جراحی برای کمردرد مناسب است؟
ممکن است برای کمردرد شدید که پس از یک دوره 6 تا 12 هفتهای درمانهای غیرجراحی بهبود نمییابد، جراحی برای کمردرد در نظر گرفته شود. تقریباً همیشه تصمیم بیمار بسیار مهم است و فقط در موارد نادر است که انجام جراحی برای کمردرد فوری (اورژانسی) انجام میشود.
برخی از عواملی که قبل از انجام جراحی برای کمردرد باید در نظر گرفته شوند عبارتند از:
توانایی عملکرد
اگر میتوان فعالیتهای روزمره زندگی را با سطوح درد قابل کنترل کامل کرد و اگر درد خواب یا فعالیت را قطع نکرد، معمولاً درمانهای غیرجراحی توصیه میشود. اگر بیمار توانایی محدودی برای عملکرد در زندگی روزمره داشته باشد، احتمالاً جراحی توصیه میشود.
روند درمان درد و سبک زندگی:
جراحی در مقابل مراقبتهای غیرجراحی به درجات مختلفی از تعهد زمانی نیاز دارد.(صبر کردن)این مهم است که در مقایسه با مراقبتهای غیرجراحی ادامه دار، در نظر بگیرید که چگونه روند بهبودی پس از جراحی بر بیمار تأثیر میگذارد.(در مواردی گرفتن نتیجه مورد نظر به چند ماه زمان نیاز دارد).
نوع جراحی:
برخی از جراحیها به طور قابلتوجهی تهاجمیتر از سایرین هستند و شامل دورههای بهبودی طولانیتر، درد کم و بیش قابل توجه در دوران نقاهت، و دورههای مختلف بستری در بیمارستان میشوند. با رویکردهای مدرن جراحی و جراح مجرب، بسیاری از انواع جراحی ستون فقرات را میتوان به صورت سرپایی با دوره نقاهت کوتاه تر انجام داد.
مطالعه کنید: عمل دیسک کمر
سلامت روان:
مطالعات متعدد نشان دادهاند که بهزیستی روانی و عاطفی با بهبود و رضایت بعد از جراحی همبستگی مثبت دارد. برای مثال، بیمارانی که احساس میکنند کنترل بیشتری بر سلامت خود دارند، بهبودی و نتیجه مثبتتری را پس از جراحی گزارش میکنند. درک اینکه چگونه بیمار احتمالاً به جراحی پاسخ میدهد میتواند به راهنمایی مؤثرتر مراقبتهای بعد از عمل کمک کند.
جراحی ستون فقرات معمولاً برای کمردردهای خفیف تا متوسط یا دردی که کمتر از 6 تا 12 هفته طول کشیده است توصیه نمیشود. علاوه بر این، اگر علت درد از طریق آزمایشهای تصویربرداری قابل تشخیص نباشد، جراحی کمر گزینه اول نیست.
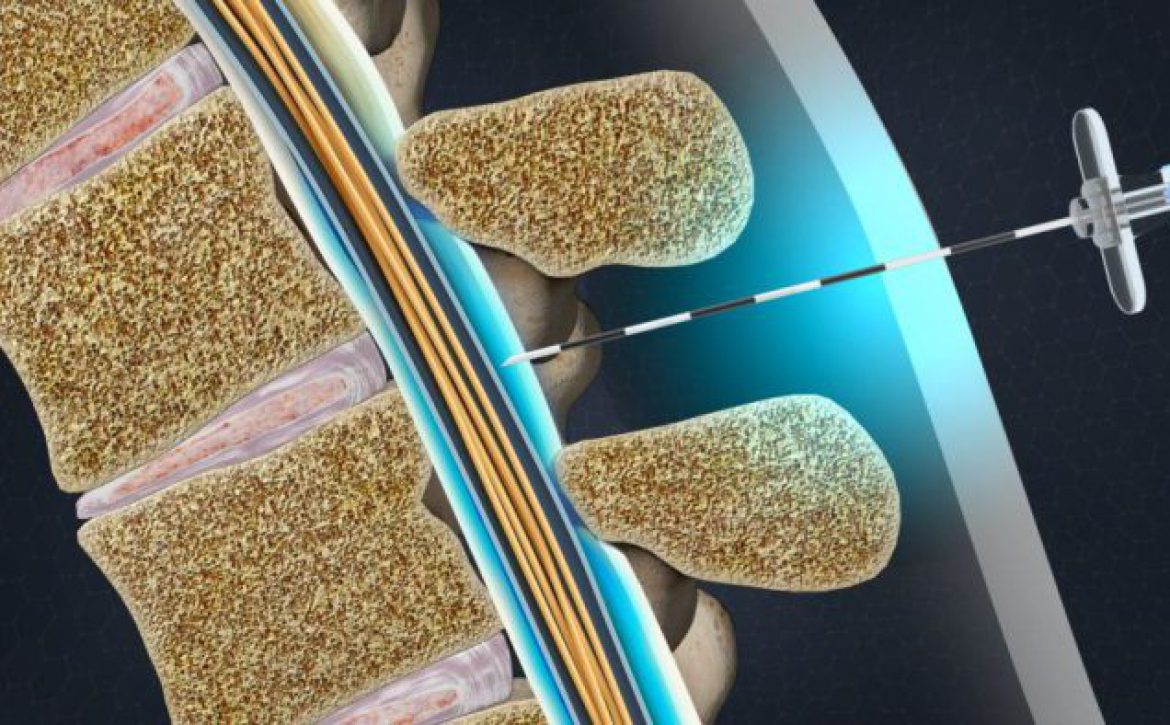
جراحی های رفع فشار:
جراحی رفع فشار، هر چیزی را که بر روی ریشه عصبی فشار میآورد از ستون فقرات خارج میکند، که ممکن است شامل یک قسمت فتق دیسک یا یک خار استخوانی باشد. دو نوع اصلی رفع فشار برای کمردرد وجود دارد.
- میکرودیسککتومی یک روش کم تهاجمی برای بیماران مبتلا به فتق دیسک کمر است که باعث درد رادیکولر پا (سیاتیک) میشود.
- لامینکتومی بخشی از لایه استخوان یا بافت نرم را که یک عصب یا چندین ریشه عصبی را تحت فشار قرار می دهد، برمیدارد. لامینکتومی معمولاً برای افرادی انجام میشود که درد پا و یا ضعف ناشی از تنگی نخاعی ناشی از تغییرات در مفاصل فاست، دیسکها یا خارهای استخوانی دارند.
جراحی رفع فشار را میتوان با تکنیکهای باز یا کم تهاجمی با برشهای نسبتاً کوچک و حداقل ناراحتی و بهبودی قبل از بازگشت به کار یا فعالیتهای دیگر انجام داد. اکثر این روشها در حال حاضر به صورت جراحی روزانه یا با یک شب اقامت انجام میشوند.