عصب سیاتیک و علت درد آن چیست؟ {راه درمان سیاتیک در کلینیک درد}
درد عصب سیاتیک معمولاً با طیف گستردهای از ویژگیها توصیف میشود.این درد به مرور زمان بدتر شده و ممکن است ناتوان کننده شود. این درد ممکن است بیاید و برود یا برای دورههای طولانیتری باقی بماند و ممکن است با برخی پوزیشنها، ورزشها و یا داروها تسکین یابد. درد معمولا اولین علامت سیاتیک است و به طور معمول نشان دهنده تحریک یا التهاب عصبی است. هنگامی که فشار روی عصب وجوددارد، علائم عصبی ممکن است ایجاد شود.
دکتر مجید نجفی متخصص درد و مدیر کلینیک در مهرگان به همراه پزشکان متخصص این کلینیک به صورت تخصصی بر روی درمان سیاتیک کار کرده اند و شما می توانید با مراجعه به کلینیک فوق تخصصی سیاتیک مهرگان خدمات درمانی برای درمان درد سیاتیک را دریافت کنید.
رادیکولوپاتی
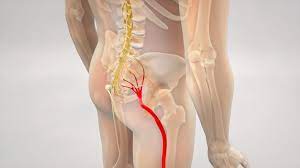
رادیکولوپاتی به درد ناشی از فشردگی ریشههای عصبی نخاعی اشاره دارد. سیاتیک زمانی رخ میدهد که یک یا چند ریشه عصبی از L4 تا S3 به علت فتق دیسک، تنگی یا دژنراسیون تحریک یا فشرده میشوند. درد رادیکولار از ریشه عصب سیاتیک به طور معمول در ران، ساق پا و یا انگشتان پا احساس میشود.
دردسیاتیک ممکن است با علائم دیگری همراه باشد و به طور معمول یک یا چند ناحیه در کمر، ران، ساق پا و انگشتان پا را تحت تاثیرقرار میدهد. اگر مدت درد کمتر از 8 هفته باشد به آن سیاتیک حاد میگویند. اگر مدت درد بیش از 8 هفته باشد به عنوان سیاتیک مزمن توصیف میشود.
مطالعه کنید: علائم سیاتیک چیست؟
ماهیت درد سیاتیک
درد معمولا اولین علامت سیاتیک است و به طور معمول نشان دهنده تحریک یا التهاب عصبی است.
در بیشتر موارد، درد تیز یا سوزشی احساس میشود که فقط یک پا را درگیر میکند.
چند نمونه از انواع دیگر درد که ممکن است احساس شود عبارتند از:
- درد تیر کشنده مانند شوک الکتریکی
- درد ضربان دار
- درد مبهم دائمی
- دردی که میآید و میرود
به ندرت، سیاتیک ممکن است هر دو پا را با هم درگیر کند. درد متناوب بین پای راست و چپ نیز ممکن است.
نواحی تحت تاثیر درد سیاتیک
درد سیاتیک در طول مسیر عصب سیاتیک و یا شاخههای آن رخ میدهد. معمولاً پشت و قسمت خارجی ران و یا ساق پا تحت تأثیرقرار میگیرند.
سایر مناطق بالقوهای که میتوانند تحت تأثیر درد سیاتیک قرار گیرند عبارتند از:
- پایین کمر
- جلوی ران و یا ساق پا
- قسمت بالایی و بیرونی پا
- کف پا
- بین انگشتان اول و دوم
در سیاتیک، پا درد معمولاً شدیدتر از کمر درد است.
علائم عصبی که ممکن است با درد سیاتیک همراه باشد:
هنگامی که عصب سیاتیک فشرده میشود، یک یا چند علامت عصبی ممکن است همراه با درد وجود داشته باشد.
چند نمونه از علائم همراه عبارتند از:
- ضعف در عضلات ران: هنگامی که عضلات ران تحت تأثیر قرار میگیرند، ممکن است هنگام تلاش برای به هم رساندن رانها، ضعف احساس شود.
- ضعف در عضلات پا:هنگامی که عضلات ساق پا تحت تأثیر قرار میگیرند، ممکن است هنگام تلاش برای خم کردن زانو یا در حالی که پا و یا انگشتان پا را به سمت بالا و یا پایین میگیرید، ضعف وجود داشته باشد. این مسائل ممکن است منجر به افتادگی پا شود (مشکل در بلند کردن قسمت جلوی پا هنگام راه رفتن). همچنین ممکن است در برخاستن از حالت نشسته یا تلاش برای راه رفتن روی نوک پا مشکل وجود داشته باشد.
زمانی که تحریکات عصبی قادر به عبور از عصب سیاتیک نباشند، از دست دادن حس ممکن است رخ دهد. نواحی شایعی که تحت تأثیر بیحسی قرار میگیرند، سمت ساق پا و یا پاشنه، کف پا و یا بالای پا هستند.
- پارستزی: احساس غیر طبیعی بر روی پوست به دلیل هدایت عصبی نامناسب. این احساس ممکن است شامل گزگز، سفتی، سوزن سوزن شدن و یا احساس خزیدن چیزی در پشت ران و یا ساق پا باشد.
معنای این علائم چیست:
علائم عصبی ممکن است منجر به کاهش عملکرد پای آسیبدیده شود و زمانی که عصب سیاتیک فشرده میشود، شایعتر است.
چه وقتی درد سیاتیکیک اورژانس پزشکی است:
مواقعی وجود دارد که علائم سیاتیک ممکن است نشان دهنده آسیب بالقوه جدی به عصب سیاتیک باشد. اگر چه اینموضوع به صورت نادر رخ میدهد.
اورژانس پزشکی زمانی است که:
درد سیاتیک شدید است یا افزایش ناگهانی درد وجود دارد.
بیاختیاری روده و یا مثانه وجود داشته باشد.
درد سیاتیک با تب، حالت تهوع و یا کاهش وزن همراه باشد.
این علائم میتواند نشان دهنده بیماریهای زمینهای جدی مانند سندرم دم اسب، عفونت یا تومورهای ستون فقرات باشد.
به طور معمول، بهتر است برای تشخیص دقیق با یک متخصص مشورت کنید، زیرا طیف گستردهای از مسائل میتواند عصب سیاتیک را تحت تاثیر قرار دهد و باعث ایجاد علائم شود. درمانهایی که علت اصلی علائم سیاتیک را هدف قرار میدهند، به جای رویکردهای تسکینی که فقط علائم را تسکین میدهند، برای رفع درد طولانیمدت مؤثرتر خواهند بود.
مطالعه کنید: آیا درمان خانگی سیاتیک موثر است؟