پونکسیون کمری (کشیدن مایع مغزی نخاعی) چه بیماری است؟
پونکسیون کمری (LP) که به آن کشیدن مایع مغزی نخاعی نیز میگویند، یک روش تهاجمی سرپایی است که برای برداشتن نمونهای از مایع مغزی نخاعی (CSF) از فضای زیر عنکبوتیه در ستون فقرات استفاده میشود. (این آزمایش شبیه آزمایش خون است که در آن یک سوزن برای جمع آوری خون برای آزمایش وارد رگ میشود.)
پونکسیون کمر چگونه کار میکند؟
مغز و نخاع شما توسط مایع شفافی به نام مایع مغزی نخاعی (CSF) احاطه شده است. این مایع در بطنهای مغز تولید میشود و از طریق فضای زیر عنکبوتیه مغز و نخاع گردش میکند.
در طی یک سوراخ کمری، یک سوزن توخالی از طریق پوست در قسمت پایین کمر وارد میشود. سوزن از بین مهرهها و کانال نخاعی عبور میکند. از سوراخ کمری میتوان برای موارد زیر استفاده کرد:
- جمع آوری CSF برای آزمایش برای تشخیص شرایط بیماری
- اندازهگیری فشار CSF برای تشخیص هیدروسفالی
- بوسیله میلوگرام، رنگ کنتراست را به کانال نخاعی وارد میکنند
- مواد بی حس کننده را به نخاع میرسانند
- درمان تسکینی هیدروسفالی
- با کنترل فشار CSF،مغز را در طول جراحی آرام میکنند
پونکسیون کمر چه چیزی را نشان میدهد؟
بسیاری از شرایط را می توان در CSF تشخیص داد از جمله:
- عفونت غشاهای اطراف مغز و نخاع (مننژیت)
- خونریزی (خونریزی زیر اراکنوئیدی، سکته مغزی)
- عفونت ویروسی (آنسفالیت)
- تومورها (لنفوم، سرطان)
- اختلالات خود ایمنی مانند مولتیپل اسکلروزیس
علاوه بر آزمایش سلولهای غیرطبیعی، فشار مایع مغزی نخاعی را میتوان اندازهگیری کرد تا مشخص شود آیا شما به بیماری به نام هیدروسفالی مبتلا هستید یا خیر. فشار طبیعی CSF بین 70 تا 180 میلی متر است.
چه کسی این تست را انجام میدهد؟
این تست توسط پزشک در مطب یا بیمارستان انجام می شود.
چگونه باید برای تست آماده شوم؟
در روز انجام پونکسیون کمری میتوانید یک صبحانه معمولی بخورید. قبل از انجام آزمایش، از شما خواسته میشود که لباس بیمارستان را بپوشید و یک خط داخل وریدی (IV) در بازوی شما قرار میگیرد. پزشک یا پرستار در مورد آزمایش با شما صحبت میکند، خطرات آن را توضیح میدهد، به هر سؤالی پاسخ میدهد و از شما میخواهد فرمهای رضایت را امضا کنید. ممکن است قبل از عمل یک آرام بخش خفیف، مایعات داخل وریدی یا داروهای اضافی دریافت کنید.
در طول پونکسیون کمری چه اتفاقی میافتد؟
اگرچه جمع آوری مایع تنها چند دقیقه طول میکشد، کل آزمایش حدود 20 دقیقه طول میکشد.
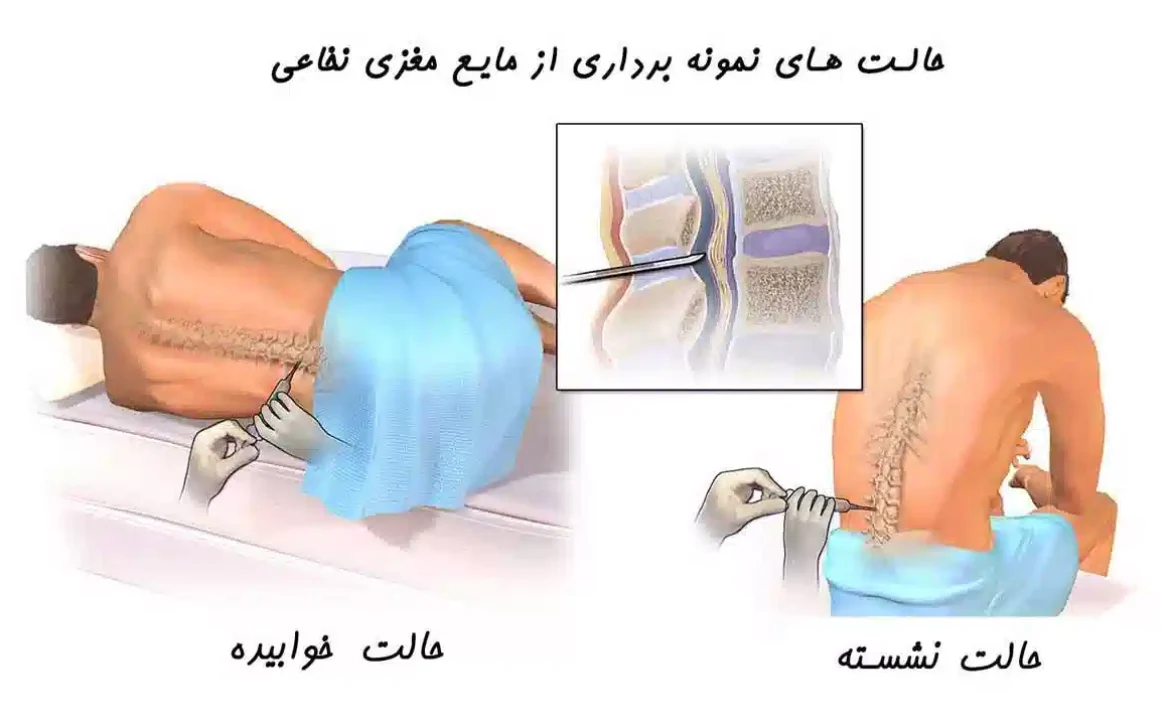
مرحله 1: آماده کردن بیمار
ممکن است به شما یک مسکن داده شود تا شما را خواب آلود و آرام کند. یک پزشک و حداقل یک دستیار در اتاق خواهند بود. شما به پهلو دراز میکشید و زانوهایتان را به سمت سینه میکشید تا ستون فقرات شما خمیده باشد. در برخی موارد ممکن است روی میز بنشینید و به جای آن روی چند بالش به جلو خم شوید. پس از تمیز کردن پشت شما با یک ضد عفونی کننده خنک کننده، پزشک ناحیه کمر شما را که در آن سوزن وارد می شود بی حس می کند. این ممکن است باعث سوزش مختصری شود.
مرحله 2: وارد کردن سوزن
یک سوزن توخالی بین مهرههای سوم و چهارم کمری به کانال نخاعی شما وارد میشود. سوزن به اعصاب نخاع شما برخورد نمیکند.سپس پزشک بین 5 تا 20 میلی لیتر مایع مغزی نخاعی را در 2 تا 4 لوله جمع آوری می کند.
احتمالاً هنگام وارد کردن سوزن احساس فشار خواهید کرد و برخی از افراد وقتی سوزن از لایه محافظ دورال که طناب نخاعی را احاطه کرده است، احساس سوزش شدید میکنید. اگرچه ممکن است کمی احساس ناراحتی کنید، اما مهم است که دراز بکشید. در صورت احساس درد به پزشک خود اطلاع دهید.
مرحله 3: اندازه گیری فشار CSF
از شما خواسته میشود که برای کاهش فشار شکمی و افزایش فشار مایع مغزی نخاعی، پاهای خود را صاف کنید. سوزن به یک متر متصل می شود و فشار در کانال نخاعی شما اندازه گیری می شود.
مرحله 4: یک درن جهت تخلیه پونکسیون کمری وارد کنید
در موارد هیدروسفالی، ممکن است یک کاتتر برای برداشتن مداوم CSF و کاهش فشار روی مغز قرار داده شود.
مطالعه کنید:تحریک طناب نخاعی برای دردهای مزمن کمر و گردن
بعد ازانجام تست چه اتفاقی میافتد؟
پزشک به محل سوراخ شده فشار وارد میکند، سپس پانسمان میکند. شما باید حداقل یک ساعت در رختخواب استراحت کنید و حداقل 24 ساعت از فعالیتهای شدید خودداری کنید. همچنین باید مایعات زیادی بنوشید. اگر خون یا مایعی از محل سوراخ نشت میکند، به پزشک خود اطلاع دهید.
خطرات پونکسیون کمری چیست؟
پونکسیون کمری برای اکثر افراد بیخطر است. برخی افراد دچار سردرد شدیدی میشوند که به عنوان “سردرد نخاعی” ناشی از نشت مایع مغزی نخاعی شناخته میشود.
عوارض نادر شامل درد پشت یا پا، سوراخ شدن تصادفی نخاع، خونریزی در کانال نخاعی و فتق مغزی ناشی از کاهش ناگهانی فشار CSF است.
چگونه میتوان نتایج تست را دریافت کرد؟
پزشک اطلاعات فوری از رنگ CSF دریافت میکند که معمولاً واضح است. رنگ مایل به قرمز نشان دهنده خونریزی یا خونریزی زیر عنکبوتیه است. رنگ کدر یا زرد نشان دهنده عفونت، احتمالا مننژیت است. تجزیه و تحلیل کامل توسط آزمایشگاه، موادی مانند آنتی بادی، خون، قند، باکتری، سلولهای سرطانی و پروتئین اضافی یا گلبول های سفید خون را شناسایی میکند. نتایج آزمایشات آزمایشگاهی ممکن است بیشتر طول بکشد و پس از تکمیل با شما صحبت خواهد شد.