آمپول شانه یخ زده
آمپول شانه یخزده اصطلاح رایجی است برای درمان بیمارانی که به این مشکل مبتلا هستند. این بیماری باعث درد قابل توجه شانه و کاهش تحرک می شود. اما تا یک سال یا بیشتر طول میکشد تا بهبود یابد.در مورد اینکه آیا درمان خاصی منجر به تسکین سریع درد و دامنه کامل حرکت می شود یا خیر توافق نظر وجود ندارد.
آمپول شانه یخزده
محققان دریافتند که اولین خط درمانی باید تزریق مستقیم یک آمپول متیل پردنیزولون و گازاوزون و آمپول ویزی پک به مفصل، برای کاهش التهاب باشد. این درمان به کاهش درد کمک کرده و منجر به سریعترین بهبودی میشود. این تزریق باید با یک برنامه ورزشی خانگی همراه باشد که شامل حرکات کششی و تمریناتی برای بهبود دامنه حرکت در شانه است.
شانه یخزده چیست
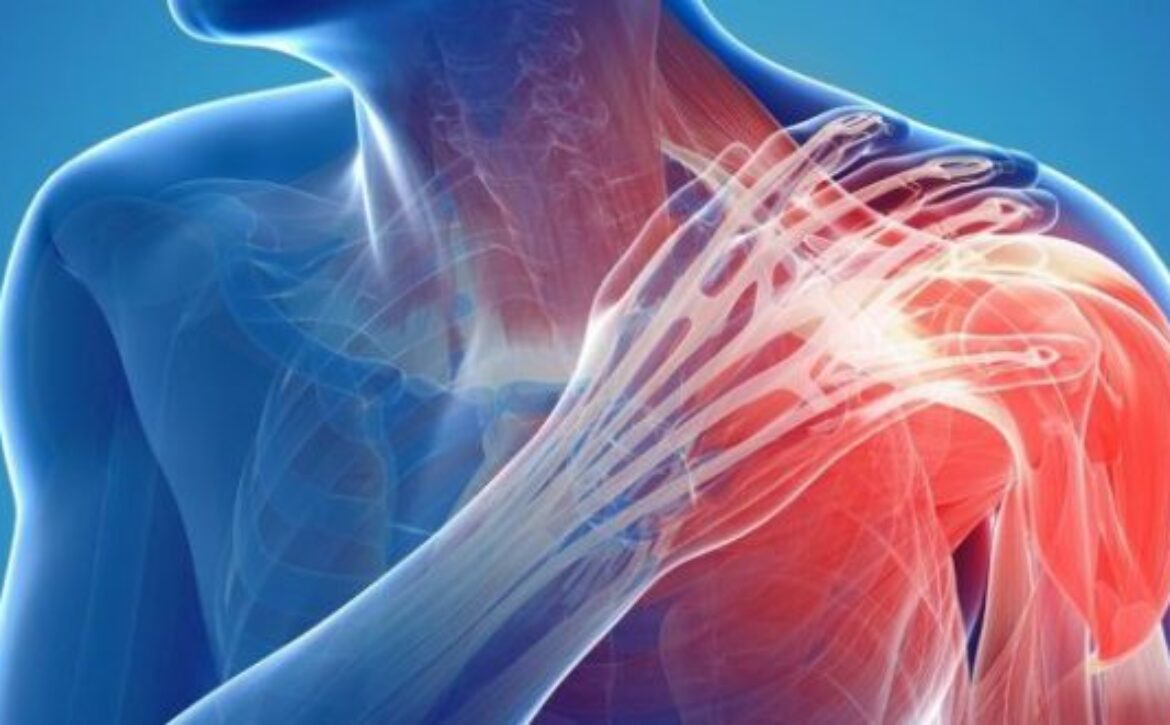
شانه یخزده، که در جامعه پزشکی به عنوان کپسولیت چسبنده شناخته می شود، وضعیتی است که باعث محدودیت شدید و دردناک حرکت در مفصل شانه می شود. درد، تورم و سفتی، فعالیت های روزمره را دشوارتر می کند. به تدریج در طول زمان بدتر می شود. حتی روی داشتن یک خواب آرام شبانه تأثیر می گذارد.
شانه یخزده باعث می شود کپسول اطراف مفصل شانه منقبض شود و بافت زخمی تشکیل شود. این بافت مانع از حرکت آزادانه استخوان شانه در حفره می شود. به نظر می رسد شانه به معنای واقعی کلمه در جای خود “یخزده” است.
این بیماری در زنان دو برابر بیشتر از مردان است. معمولاً افراد بین 40 تا 60 سال را تحت تأثیر قرار می دهد. اما می تواند پس از آسیب دیدگی شانه، جراحی شانه یا حتی پس از تزریق واکسن در عضله شانه نیز ایجاد شود. هنگامی که آسیب یا جراحی با بیحرکتی طولانی مفصل مانند قرار دادن شانه در گچ باشد، خطر ایجاد شانه یخزده بالاتر است.
علائم شانه یخزده چیست
- شانه درد – معمولاً درد مبهم و دردناک است
- درد هنگام تلاش برای خوابیدن روی شانه آسیب دیده
- حرکت محدود، با درد شدید
- مشکل در فعالیت هایی مانند: مسواک زدن، شستن مو، پوشیدن لباس
بیمارانی که علائم مرحله پیشرفه دارند ممکن است موارد زیر را تجربه کنند:
- گردن درد
- درد بالای شانه
- درد آرنج یا ساعد
- سفتی گردن
- سردرد
- بی حسی در دست ها
سه مرحله کلی شانه یخزده
1- اکثر مبتلایان ابتدا با تجربه یک درد مبهم و دردناک در شانه خود مراجعه می کنند. دراین مرحله که می تواند بین دو تا نه ماه طول بکشد، شانه دردناک می شود. شانه کم کم سفت می شود و حرکت کلی فرد را محدود می کند.
2- در مرحله دوم، درد در قسمت بالای بازو و شانه کم میشود. اما سفتی و محدودیت دامنه حرکتی در کپسول مفصلی افزایش می یابد. بیماران ممکن است در هنگام انجام حرکات ناگهانی، درد شدید و حاد تجربه کنند. این مرحله می تواند از چهار ماه تا بیش از یک سال طول بکشد.
3- در مرحله سوم و آخر، یخ شانه شروع به آب شدن می کند. دامنه حرکت به حالت عادی باز می گردد. مراحل ذوب در 90 درصد موارد بین دو تا سه سال طول می کشد. با این حال، توجه به این نکته مهم است که در 10٪ موارد شانه یخزده بدون مداخله پزشکی ناپدید نمی شود. در واقع، بیش از نیمی از کسانی که بدون درمان می مانند، آسیب دائمی را تجربه می کنند. زیرا بدن آنزیم هایی را در مایعات سینوویال مفصل ترشح می کند. این مایع که در نهایت غضروف را می خورد. علاوه بر آرتروز مفصل، آتروفی عضلانی (ضایعات عضلانی) نیز می تواند بهبودی را طولانی کند.
تجربه بهترین مراکز دنیا از آمپول شانه یخ زده را از اینجا ببینید
چه چیزی باعث یخزدگی شانه می شود؟
تا به امروز، هیچ علت شناخته شده ای برای شانه یخزده وجود ندارد.
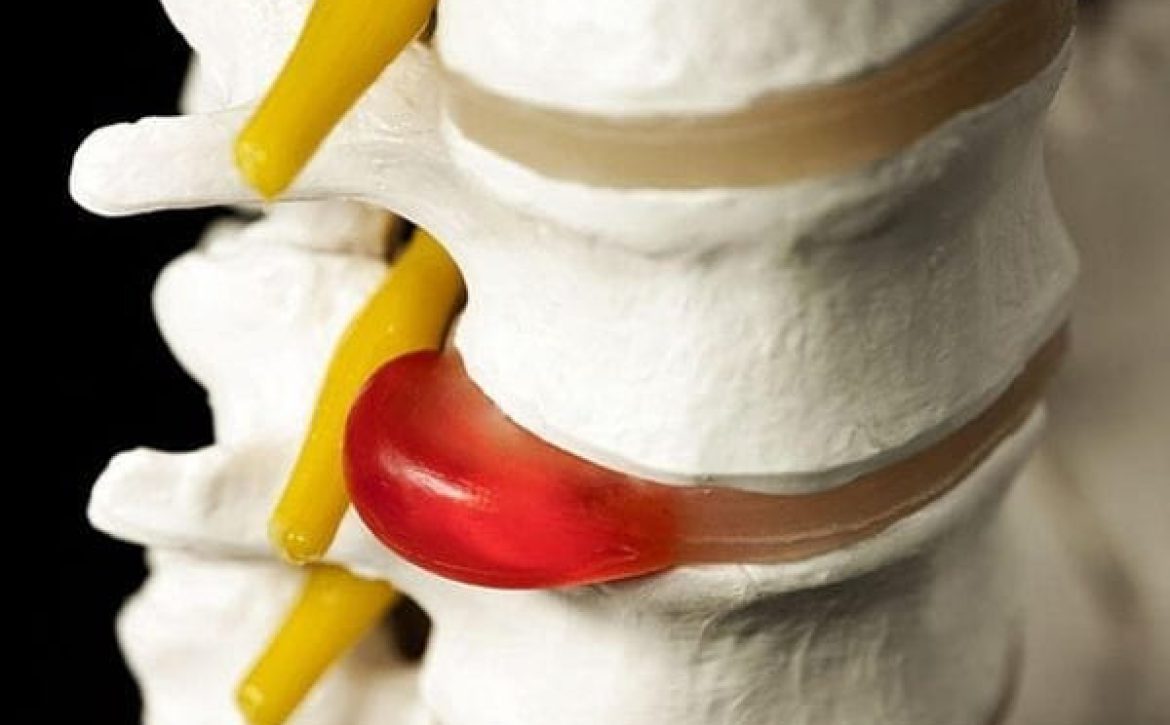
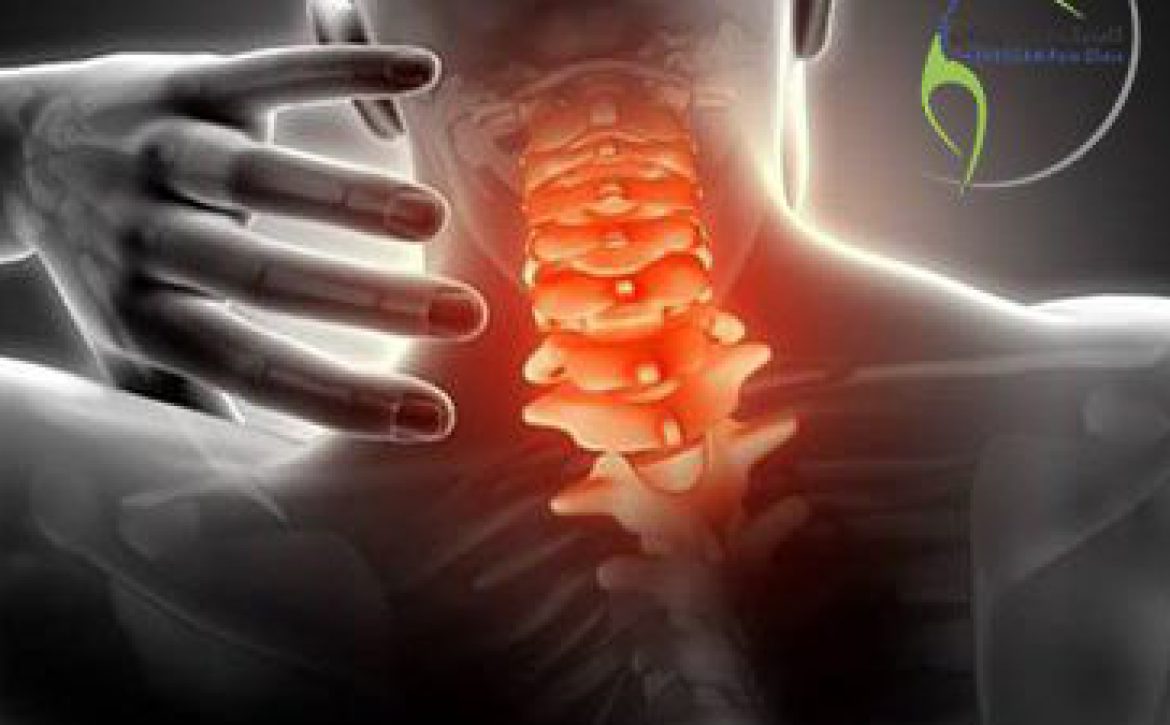
فشرده سازی عصب ( بیرون زدگی دیسک گردن)
شانه یخزده تقریباً همیشه در بیماران مبتلا به دیسک گردن همراه انقباض عضلانی رخ می دهد. دیسک گردن، اعصاب گردنی را فشرده می کند. با گذشت زمان، این امر باعث ضعیف شدن عضلات داخل و اطراف مفصل شانه می شود.
عدم تعادل هورمونی
در افرادی که دچار عدم تعادل هورمونی هستند. در مشکلاتی مانند یائسگی، دیابت، تیروئید، استرس آدرنال، عدم تعادل تستوسترون و غیره رخ می دهد.
وقتی سیستم غدد درون ریز از تعادل خارج می شود، سیستم ایمنی بدن و پاسخ درمانی نیز از تعادل خارج می شود. اگر عدم تعادل قابل توجه باشد، هر پاسخ درمانی به آسیب فشار شانه بیش از حد واکنشی یا کم پاسخ خواهد بود.
آسیب کشیدگی شانه
هنگامی که عضله یا تاندون آسیب می رسد، بدن با التهاب و تورم در آن ناحیه پاسخ می دهد.
این پاسخ التهابی، هنگامی که با عدم تعادل هورمونی ترکیب شود، پاسخ التهابی بسیار بیشتر از حد معمول است. نتیجه این است که بدن مقادیر زیادی بافت اسکار در داخل و اطراف مفصل شانه تولید می کند.
درمان شانه یخزده
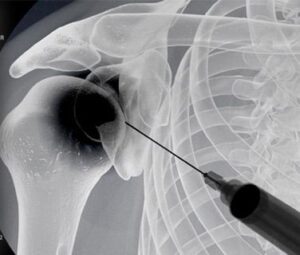
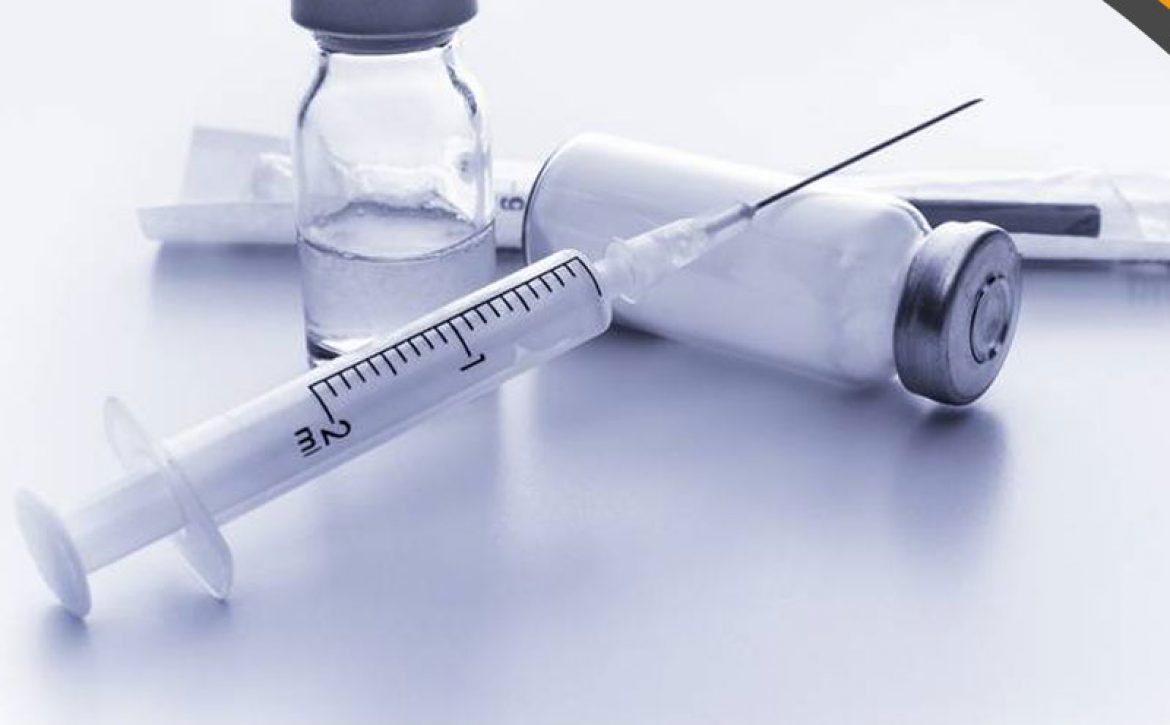
بهترین درمان تزریق گاز اوزون و آمپول متیل پردنیزولون و آمپول ویزی پک به داخل شانه یخ زده است. بیش از 90 درصد از بیماران تنها با یک تزریق، بهبود قابل توجهی پیدا میکنند.
شانه یخزده (کپسولیت چسبنده) یک وضعیت دردناک است که در آن حرکت شانه شما محدود می شود.
شانه یخزده یک وضعیت دردناک است که در آن حرکت شانه شما محدود می شود. نام دیگر شانه منجمد کپسولیت چسبنده است.
شانه یخزده زمانی اتفاق می افتد که بافت همبند قوی اطراف مفصل شانه شما (به نام کپسول مفصل شانه) ضخیم، سفت و ملتهب شود. کپسول مفصلی شامل رباط هایی است که قسمت بالای استخوان بازو (سر بازو) را به حفره شانه (گلنوئید) متصل می کند و مفصل را محکم در جای خود نگه می دارد. این بیشتر به عنوان مفصل توپ و سوکت شناخته می شود.
این عارضه شانه «یخزده» نامیده می شود زیرا هرچه درد بیشتری احساس کنید، احتمال استفاده از شانه کمتر است. عدم استفاده باعث ضخیم شدن و سفت شدن کپسول شانه می شود و حرکت شانه شما را دشوارتر می کند – در موقعیت خود “یخزده” است.
علائم شانه یخزده (کپسولیت چسبنده) چیست؟
مرحله انجماد:
در این مرحله شانه شما سفت می شود و حرکت آن دردناک است. درد به آرامی افزایش می یابد. ممکن است در شب بدتر شود. ناتوانی در حرکت دادن شانه افزایش می یابد. این مرحله از شش هفته تا نه ماه طول می کشد.
مرحله یخزده:
در این مرحله، درد ممکن است کاهش یابد، اما شانه شما سفت می ماند. این امر انجام وظایف و فعالیت های روزانه را دشوارتر می کند. این مرحله دو تا شش ماه طول می کشد.
مرحله ذوب:
در این مرحله، درد کاهش می یابد و توانایی شما برای حرکت دادن شانه به آرامی بهبود می یابد. بازیابی کامل یا تقریباً کامل به عنوان بازگشت قدرت و حرکت معمولی رخ می دهد. مرحله از شش ماه تا دو سال طول می کشد.
علت اصلی یخزدگی شانه (کپسولیت چسبنده) چیست؟
این وضعیت زمانی رخ می دهد که التهاب باعث ضخیم شدن و سفت شدن کپسول مفصل شانه شود. نوارهای ضخیم بافت اسکار به نام چسبندگی با گذشت زمان ایجاد می شود و مایع سینوویال کمتری برای روان نگه داشتن مفصل شانه خود دارید. این کار حرکت و چرخش صحیح شانه را دشوارتر می کند.
چه کسانی در معرض خطر ابتلا به شانه یخزده هستند
سن:
شانه ی یخزده معمولا در سن 40 تا 60 سال مشاهده میشود.
جنسیت:
این عارضه بر افرادی که در بدو تولد مونث میشوند. بیشتر از افرادی که در بدو تولد مرد هستند. تأثیر میگذارد.
آسیب اخیر شانه:
هر گونه آسیب یا جراحی شانه که منجر به نیاز به جلوگیری از حرکت شانه شود (مثلاً با استفاده از بریس شانه، زنجیر، بسته بندی شانه و غیره) خطر ابتلا به شانه یخزده را افزایش می دهد. به عنوان مثال می توان به پارگی روتاتور کاف و شکستگی تیغه شانه، استخوان ترقوه یا بازو اشاره کرد.
دیابت:
تقریبا 10 تا 20 درصد از افراد مبتلا به دیابت دچار شانه یخزده می شوند.
سایر بیماری ها و شرایط سلامتی:
این شامل سکته مغزی، کم کاری تیروئید (غده تیروئید کم کار)، پرکاری تیروئید (غده تیروئید پرکار)، بیماری پارکینسون و بیماری قلبی است. سکته یک عامل خطر برای شانه یخزده است. زیرا حرکت بازو و شانه شما ممکن است محدود باشد. محققان مطمئن نیستند. که چرا بیماری ها و شرایط دیگر خطر ابتلا به شانه یخزده را افزایش می دهند.
تشخیص و آزمایشات
پزشک سابقه پزشکی شما را بررسی می کند. آنها همچنین یک معاینه فیزیکی از بازوها و شانه های شما انجام می دهند. آنها خواهند کرد:
شانه خود را در تمام جهات حرکت دهید تا دامنه حرکتی خود را بررسی کنید و آیا در هنگام حرکت درد دارید.
مراقب حرکت شانه خود باشید تا “محدوده حرکت فعال” خود را ببینید.
دو نوع حرکت را با هم مقایسه کنید. افرادی که شانه منجمد دارند دامنه محدودی از حرکات فعال و غیرفعال دارند.
ارائهدهنده شما احتمالاً عکسبرداری با اشعه ایکس شانه را تجویز میکند تا مطمئن شود که علت علائم شما به دلیل مشکل دیگری مانند آرتریت در شانه شما نیست. اما ارائه دهنده شما ممکن است از آنها بخواهد که به دنبال مشکلات دیگری مانند پارگی روتاتور کاف باشند.