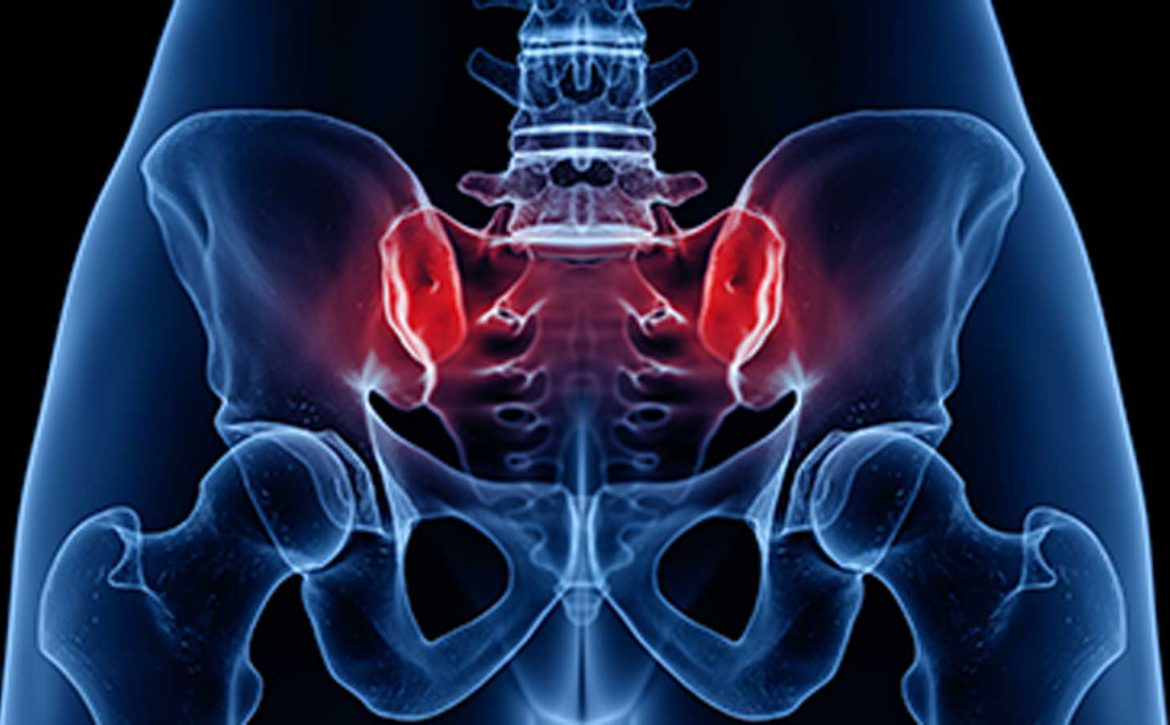
از هر 10 نفر، 8 نفر در مقطعی از زندگی خود از کمر درد و گردن درد رنج میبرند. درد حاد دردی ناگهانی و شدید است که پس از چند روز یا چند هفته فروکش میکند. با این حال، برخی از افراد همچنان از درد رنج میبرند که با وجود روشهای درمانی غیرجراحی یا جراحی ادامه مییابد. این درد طولانی مدت درد مزمن نامیده میشود.
توصیههای زیر برای خودمراقبتی در افرادی که مبتلا به کمردرد یا گردندرد حاد هستند مفید خواهد بود. اگر هر یک از دستورالعمل های زیر باعث افزایش درد گردن یا کمر، گسترش درد به بازوها یا پاها، یا افزایش ضعف در بازوها یا پاها شد، فعالیت را ادامه ندهید و از پزشک یا فیزیوتراپیست مشاوره بگیرید.
در مورد کمر درد و گردن درد حاد چه کنم؟
کلید خودمراقبتی در کمردرد و گردندرد حاد محدود کردن فعالیت و مصرف داروهای بدون نسخه است، زیرا بیشتر کمردردها مربوط به فشار عضلانی است. در بیشتر موارد، کمردرد حاد طی چند روز خود به خود از بین میرود. در اینجا چند نکته وجود دارد که به بهبودی شما کمک می کند:
-
راحت باشید
اگر فکر میکنید کمرتان آسیب دیده است، فشاری را که به کمرتان وارد میکنید کم کنید. شدت کمردرد بقدری است که آنها را به زانو درمیآورد یا در حالت خمیده “یخ بزنند”. برخی دیگر میتوانند تا حدودی به طور طبیعی، اما با درد ناراحت کننده عمل کنند. برخلاف تصور رایج، مطالعات روی کمردرد حاد در واقع نشان میدهد که چند روز محدود کردن فعالیتهای شما و مصرف داروهای بدون نسخه مناسب، تمام چیزی است که بسیاری از مردم واقعاً به آن نیاز دارند تا به ماهیچههای تحت فشار اجازه استراحت و باز شدن داده باشند. با این حال، مهم است که قبل از مصرف هر دارویی با ارائه دهنده مراقبتهای بهداشتی خود صحبت کنید، به خصوص اگر داروهای دیگری مصرف میکنید یا یک بیماری مزمن پزشکی دارید.
-
کمپرس یخ و گرم
این قانون را به خاطر بسپارید: “ابتدا کمپرس یخ به مدت 48 ساعت، سپس گرم ستفاده کنید.” یخ و گرما میتواند درد موضعی ناشی از کشیدگی عضلات و رباط ها را کاهش دهد. یخ تورم و التهاب را کند میکند و به عنوان یک بیحس کننده موضعی عمل میکند اما پس از 48 ساعت اثر خود را از دست میدهد. استفاده از گرما پس از آن جریان خون را به بافتهای عمیق افزایش میدهد و اسپاسم عضلانی را آرام میکند.
-
داروهای بدون نسخه
التهاب پاسخ محافظتی بدن به تحریک یا آسیب است و با قرمزی، گرمی، تورم و درد مشخص میشود. برای کمک به بهبود و تسکین درد، استفاده از داروهای بدون نسخه مانند ایبوپروفن، ناپروکسن سدیم، آسپرین یا کتوپروفن اغلب توصیه میشود. این داروها داروهای ضد التهابی غیر استروئیدی (NSAIDs) نامیده میشوند و میتوانند به طور موثر التهاب را کاهش دهند و درد را تسکین دهند. استفاده طولانی مدت از NSAIDها میتواند منجر به مشکلات گوارشی شود، بنابراین عاقلانه است که قبل از استفاده از NSAIDها یا هر دارویی با پزشک خود مشورت کنید. NSAIDهای بدون نسخه برای استفاده کوتاه مدت در نظر گرفته شده اند، بنابراین هرگز از آنها برای بیش از یک هفته استفاده نکنید، مگر اینکه توسط متخصص مراقبت های بهداشتی توصیه شده باشد.
در برخی موارد ممکن است استامینوفن توصیه شود. در حالی که استامینوفن یک داروی ضد التهابی نیست، میتواند در تسکین درد بدون خطر مشکلات گوارشی که با استفاده طولانی مدت از NSAIDها مرتبط است، موثر باشد. با این حال، استامینوفن همچنین میتواند عوارض جانبی ایجاد کند، بنابراین بهتر است قبل از مصرف هر دارویی این قوانین اساسی را دنبال کنید، همیشه دستورالعملهای روی برچسب را بخوانید. مراقب عوارض ذکر شده باشید و قبل از شروع خوددرمانی با ارائه دهنده مراقبتهای بهداشتی خود مشورت کنید.
-
ماساژ
ماساژ ملایم ممکن است با کشش عضلات و رباطهای سفت، تسکین دهندهباشد.
-
حرکت را متوقف نکنید
مطالعات نشان میدهد که حرکت محدود عضلات و مفاصل برای درمان کمردرد ساده از روش های غیرفعال مانند استراحت و دارو موثرتر است. محدود کردن فعالیت مهم است، اما با کاهش درد، باید عضلات و مفاصل خود را از نقطه محدودیت اولیه عبور دهید. ورزشهای ساده میتوانند به این روند کمک کنند، اما مهم است که با ارائه دهنده مراقبتهای بهداشتی خود یا یک متخصص برای برنامه ورزشی مناسب خود مشورت کنید.
-
برنامه روزانه خود را تنظیم کنید
وقتی درد دارید، باید در شیوه برخورد با فعالیتهای روزانه تغییراتی ایجاد کنید. کلید بهبودی کمر درد و گردن درد حاد حفظ انحنای طبیعی ستون فقرات است. حمایت از گودی کمر و تمرین وضعیت بدنی خوب به کاهش زمان بهبودی شما کمک میکند.
مطالعه کنید: تزریق استروئید برای درمان کمر درد
ایستادن
شانهها صاف، سینه به جلو، باسن جمع شده و وزن شما به طور مساوی روی هر دو پا متعادل می شود.
- از ایستادن طولانی مدت در یک حالت خودداری کنید.
- در صورت امکان، ارتفاع میز کار را در حدی راحت تنظیم کنید.
- هنگام ایستادن، سعی کنید یک پا را با قرار دادن آن بر روی چهارپایه یا جعبه بالا بیاورید. پس از چند دقیقه، وضعیت پای خود را تغییر دهید.
- در حین کار در آشپزخانه، کابینت زیر سینک را باز کرده و یک پا را به داخل کابینت استراحت دهید. هر 5 تا 15 دقیقه پاها را عوض کنید.
نشستن
- تا حد امکان کمتر بنشینید و ادامه دهید برای مدت کوتاهی (10 تا 15 دقیقه) دراز بکشید.
- با یک تکیه گاه پشتی (مانند حوله لوله شده) در انحنای پشت خود بنشینید. هنگامی که از پشتیبان یا رول کمر استفاده نمیکنید، نکات زیر را برای یافتن وضعیت نشستن خوب دنبال کنید:
- در انتهای صندلی خود بنشینید و کاملاً خم شوید.
- خود را به سمت بالا بکشید و انحنای پشت خود را تا جایی که ممکن است برجسته کنید. چند ثانیه نگه دارید.
- موقعیت را کمی رها کنید (حدود 10 درجه). این یک وضعیت نشستن خوب است.
- روی یک صندلی محکم و با پشتی بلند با تکیه گاه بازو بنشینید. نشستن روی یک مبل یا صندلی نرم باعث میشود کمرتان گرد شود و از انحنای پشتتان حمایت نکند. در محل کار، ارتفاع صندلی و محل کار خود را تنظیم کنید تا بتوانید نزدیک محل کار خود بنشینید و آن را به سمت خود کج کنید. روی کار خود خم نشوید یا خم نشوید. آرنجها و بازوهای خود را روی صندلی یا میز خود قرار دهید و شانه های خود را آرام نگه دارید.
- هنگام ایستادن از حالت نشسته، به سمت جلوی نشیمنگاه صندلی خود حرکت کنید. با صاف کردن پاهای خود بایستید. از خم شدن به جلو در ناحیه کمر خودداری کنید. بلافاصله با انجام 10 خمیدگی ایستاده کمر خود را دراز کنید.
رانندگی
- از یک تکیه گاه پشتی (رول کمر) در انحنای پشت خود استفاده کنید. زانوهای شما باید در همان سطح یا بالاتر از باسن باشند.
- صندلی را به فرمان نزدیک کنید تا از انحنای پشت خود حمایت کنید. صندلی باید به اندازه کافی نزدیک باشد تا زانوهای شما خم شوند و پاهای شما به پدالها برسد.
خم شدن، چمباتمه زدن و زانو زدن
تصمیم بگیرید که از کدام موقعیت استفاده کنید. زمانی که باید تا حد اسکات پایین بیایید، زانو بزنید اما باید مدتی در همین حالت بمانید. برای هر یک از این پوزیشنها، رو به شیء قرار بگیرید، پاهای خود را از هم باز نگه دارید، ماهیچههای شکم خود را سفت کنید و با استفاده از پاها خود را پایین بیاورید.
بلند کردن اجسام
- در صورت امکان سعی کنید از بلند کردن اجسام خودداری کنید.
- اگر باید اجسامی را بلند کنید، سعی نکنید اشیائی را که نامناسب یا سنگین تر از 30 پوند هستند بلند کنید.
- قبل از بلند کردن یک جسم سنگین، مطمئن شوید که پایتان محکم است.
- برای برداشتن جسمی که پایینتر از سطح کمر است، پشت خود را صاف نگه دارید و از زانوها و باسن خم شوید. با زانوهای صاف از ناحیه کمر به جلو خم نشوید.
- با یک حالت عریض نزدیک به جسمی که میخواهید بردارید بایستید و پاهای خود را روی زمین محکم نگه دارید. عضلات شکم خود را سفت کنید و جسم را با استفاده از عضلات پا بلند کنید. زانوهای خود را با یک حرکت ثابت صاف کنید. جسم را به سمت بدن خود تکان ندهید.
- کاملاً صاف و بدون پیچش بایستید. هنگام بلند کردن جسم همیشه پاهای خود را به سمت جلو حرکت دهید.
- اگر جسمی را از روی میز بلند میکنید، آن را تا لبه میز بلغزانید تا بتوانید آن را نزدیک بدن خود نگه دارید. زانوهای خود را خم کنید تا به جسم نزدیک شوید. از پاهای خود برای بلند کردن جسم استفاده کنید و به حالت ایستاده بیایید.
- از بلند کردن اجسام سنگین از سطح کمر خودداری کنید.
- بستهها را با بازوهای خم شده نزدیک بدن خود نگه دارید. عضلات شکم خود را سفت نگه دارید. قدم های کوچک بردارید و آهسته پیش بروید. برای پایین آوردن جسم، پاهای خود را مانند بلند کردن، سفت کردن عضلات شکم و خم کردن باسن و زانوها قرار دهید.
برداشتن وسایلی که بالای سر شما قرار دارند
- از یک زیرپایی یا صندلی استفاده کنید تا خود را به سطحی که به آن میرسید برسانید.
- بدن خود را تا حد امکان به جسم مورد نیاز خود نزدیک کنید.
- مطمئن شوید که تصور خوبی از سنگینی جسمی که قرار است بلند کنید دارید.
- از دو دست برای بلند کردن استفاده کنید.
خوابیدن و دراز کشیدن
- مجموعه فنر تشک و جعبه سفت را انتخاب کنید که آویزان نشود. در صورت لزوم، یک تخته زیر تشک خود قرار دهید. همچنین در صورت لزوم می توانید تشک را به طور موقت روی زمین قرار دهید.
- اگر همیشه روی یک سطح نرم خوابیدهاید، تغییر به سطح سخت ممکن است دردناکتر باشد. سعی کنید کاری را انجام دهید که برای شما راحت تر است.
- برای راحتی بیشتر در شب از یک تکیه گاه کمر استفاده کنید. ملحفه یا حولهای که دور کمر شما بسته شده است ممکن است مفید باشد.
- از یک بالش سفت استفاده کنید که انحنای گردن شما را پشتیبانی میکند.
- به پهلو نخوابید و زانوها را به سمت سینه کشیده اید.
- هنگام ایستادن از حالت دراز کشیده، به پهلو بچرخید، هر دو زانو را بکشید و پاهای خود را در کنار تخت بچرخانید. با فشار دادن خود به بالا با دستان خود بنشینید. از خم شدن به جلو در ناحیه کمر خودداری کنید.
رابطهی جنسی
اگر به طور مداوم کمر درد و گردن درد دارید، ممکن است فکر کنید که رابطه جنسی دشوار یا غیرممکن است. اما درد نباید به زندگی جنسی شما پایان دهد. مهم است که با شریک زندگی خود ارتباط باز داشته باشید تا هر دو از ناامیدی، افسردگی یا کناره گیری عاطفی جلوگیری کنید. نگرش خوب و تمایل به آزمایش میتواند به شما کمک کند بر ترس از درد غلبه کنید و صمیمیت بین خود و شریک زندگی خود را بازیابی کنید.
- با فیزیوتراپ خود کار کنید تا موقعیتی را پیدا کنید که کمر و گردن شما راحت ترین حالت را داشته باشد.
- تا جایی که می توانید از پشت خود حمایت کنید.
- مایل به امتحان موقعیتهای جدید باشید.
- از یک تخت با تشک سفت استفاده کنید و سعی کنید از سطوح نرمی که کمر را تحت فشار قرار میدهد خودداری کنید.
- به دنبال منابعی (کتابها و فیلمها) باشید که مخصوص افراد مبتلا به کمردرد ساخته شده است.
سایر نکات مفید در خودمراقبتی کمر درد و گردن درد
از فعالیتهایی که نیاز به خم شدن به سمت جلو در ناحیه کمر یا خم شدن دارند خودداری کنید. هنگام سرفه یا عطسه، سعی کنید بایستید، کمی به سمت عقب خم شوید تا انحنای ستون فقرات خود را افزایش دهید.
جلوگیری از درد و آسیب
وضعیت بدن استفاده از وضعیت صحیح و در یک راستا نگه داشتن ستون فقرات مهمترین کارهایی است که میتوانید برای کمر درد و گردن درد خود انجام دهید. قسمت تحتانی کمر (انحنای کمر) بیشتر وزن شما را تحمل میکند، بنابراین تنظیم صحیح این بخش میتواند از آسیب به مهرهها، دیسکها و سایر قسمتهای ستون فقرات جلوگیری کند. اگر کمر درد و گردن درد دارید، ممکن است لازم باشد عادات روزانه ایستادن، نشستن و خواب خود را اصلاح کنید و روشهای مناسب برای بلند کردن و خم شدن را بیاموزید. ممکن است فضای کاری شما نیاز به تنظیم مجدد داشته باشد تا ستون فقرات شما خم نشود. از آنجایی که اضافه وزن میتواند کمر درد و گردن درد را تشدید کند، باید وزنی متناسب با قد و بدن خود داشته باشید.
ورزش
ورزش منظم برای جلوگیری از کمر درد و گردن درد و آسیب مهم است. یک برنامه تمرینات تقویتی، کششی و هوازی سطح کلی آمادگی جسمانی شما را بهبود میبخشد. تحقیقات نشان دادهاست که افرادی که از نظر بدنی مناسب هستند نسبت به افرادی که آمادگی جسمانی کمتری دارند، در برابر آسیبها و کمر درد و گردن درد مقاومتر هستند و در صورت آسیبدیدگی سریعتر بهبود مییابند.
چه زمانی برای کمر درد و گردن درد باید به پزشک مراجعه کرد؟
اکثر کمردردهای ساده در طی یک یا دو روز پس از فعالیت محدود و مصرف داروهای بدون نسخه شروع به بهبود میکنند. اگر متوجه شدید که قرصهای بیشتری برای تسکین کمردرد مصرف میکنید، یا اگر درد در حال بدتر شدن است، بهتر است با یک متخصص تماس بگیرید. پس از یک تاریخچه پزشکی کامل، معاینه فیزیکی و آزمایشهای تشخیصی، پزشک ممکن است بتواند تشخیص دهد که آیا علت خاصی برای درد شما وجود دارد یا خیر و درمانهای مناسب را توصیه میکند.
همه دردهای مزمن قابل درمان نیستند. مدیریت درد یک رویکرد یکپارچه برای تحملپذیر کردن درد با یادگیری مهارتهای فیزیکی، عاطفی، فکری و اجتماعی است. این ممکن است شامل ورزش، فیزیوتراپی، دارو درمانی، آرامش، طب سوزنی، تغییرات رفتاری، بیوفیدبک، هیپنوتیزم و مشاوره باشد. وقتی از تکنیکهای مدیریت درد استفاده میکنید، کنترل سلامت خود را حفظ میکنید. این تکنیکها همچنین به مغز کمک میکنند تا داروهای ضددرد خود به نام اندورفین را تولید کند که به معنای واقعی کلمه «مورفین درون» است.