سندرم تونل کارپال را چگونه درمان کنیم؟
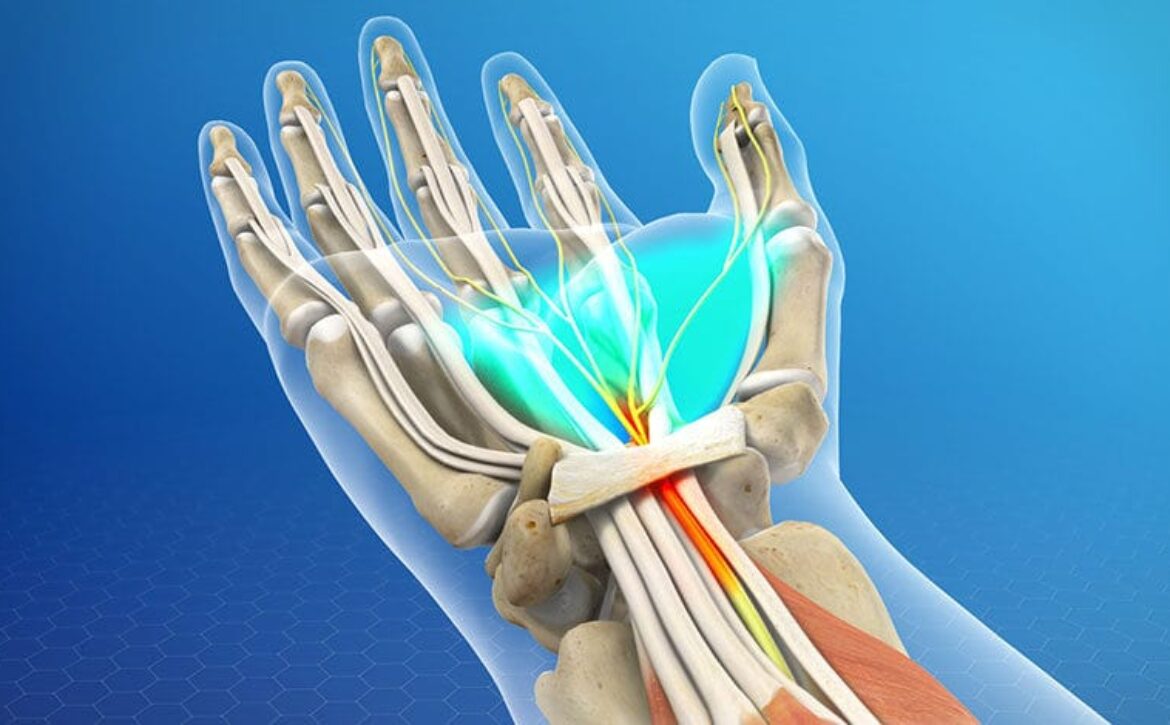
سندرم تونل کارپال زمانی اتفاق میافتد که عصب مدین هنگام عبور از مچ دست فشرده میشود. در این زمان که تونل کارپال داخل مچ دست شما ملتهب میشود.
عصب میانی برخی از ماهیچههایی را که شست را حرکت میدهند کنترل میکند و اطلاعات مربوط به احساسات شست و انگشتان را به مغز منتقل میکند.
هنگامی که عصب تحت فشار قرار میگیرد. ممکنه باعث گزگز، بیحسی یا درد در دست آسیب دیده شود. زنان بیشتر از مردان به سندرم تونل کارپال مبتلا میشوند. این عارضه افراد در هر سنی را تحت تاثیر قرار میدهد، اما در افراد بالای 50 سال شایعتر است.
علائم سندرم تونل کارپال چیست؟
سندرم تونل کارپال باعث احساس سوزن سوزن شدن، بیحسی و گاهی درد در دست میشود. علائم گاهی اوقات میتواند در ساعد یا بالاتر از بازوی شما احساس شود. معمولاً در طی چند هفته به تدریج بروز میکند. معمولاً بدترین حالت را در انگشتان شست، اشاره و وسط احساس میکنید. اما گاهی اوقات ممکن است.
همچنین ممکن است دردی داشته باشید که از بازو تا شانه یا گردن میرسد. میتواند فقط یک یا هر دو دست را تحت تاثیر قرار دهد. این علائم در شب بدتر میشوند و میتوانند خواب شما را مختل کنند، اما ممکن است هنگام صبح که از خواب بیدار میشوید نیز متوجه آن شوید.
آویزان کردن دست از رختخواب یا تکان دادن آن در اطراف اغلب به کاهش درد و سوزن سوزن شدن کمک میکند. ممکن است در طول روز به هیچ وجه متوجه این مشکل نشوید، اگرچه برخی فعالیتها مانند نوشتن، تایپ کردن یا کارهای خانه میتوانند علائم شما را ایجاد کنند. با این حال، اگر عصب به شدت فشرده شود. ممکن است. علائمی در طول روز داشته باشید. ممکن است دست شما ضعیف باشد، یا انگشتان بیحس شوند، یا هر دو. ممکن است چیزها را رها کنید و متوجه شوید که فعالیتهایی که نیاز به حرکات ظریف انگشت دارند.
مانند:
نوشتن یا بستن دکمه ها، دشوارتر میشوند.
علل سندرم تونل کارپال چیست؟
عصب میانی به فشار بسیار حساس است. و ممکن است. نتوان گفت که چه چیزی باعث این وضعیت برای شما شده است. برخی از مواردی که میتواند خطر ابتلا به سندرم تونل کارپال را افزایش دهد عبارتند از: هر نوع آرتریت در مچ دست، به خصوص اگر تورم مفصل مچ دست یا تاندونهایی که از تونل کارپال عبور میکنند وجود داشته باشد.
- تغییرات هورمونی، به عنوان مثال در دوران بارداری، که گاهی اوقات میتواند بر بافتهای همبند تأثیر بگذارد و به عصب فشار وارد کند.
- غده تیروئید به اندازه کافی هورمون تولید نمیکند. که گاهی اوقات کم کاری تیروئید یا غده تیروئید کم کار نامیده میشود.
- دیابت
- شکستگی مچ دست
- ژن های شما
- چاقی
- کاری که فشار زیادی روی مچ دست شما ایجاد میکند.
- با استفاده از ابزارهای ارتعاشی گاهی اوقات، برخی داروها میتوانند باعث ایجاد آن شوند، به ویژه درمان سرطان سینه اگزمستان و آناسترازول.
تشخیص سندرم تونل کارپال چگونه است؟
معاینه مچ دست: پزشک از شما میخواهد که علائم خود را توضیح دهید. آنها نگاهی به دست و مچ شما خواهند انداخت تا وضعیت بد را ارزیابی کنند. اگر مچ دست به دلیل آرتریت یا تورم تاندون متورم شده است، این میتواند دلیل علائم شما باشد و یا اینکه مدتی است که به این عارضه مبتلا بودهاید، ممکن است نشانههایی از تحلیل رفتن ماهیچه در قاعده انگشت شست وجود داشته باشد. اگر مشکل شدید باشد، انگشت شست، اشاره و وسط شما ممکن است نسبت به لمس ملایم یا سوزن بیحس باشند.
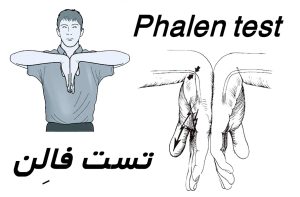
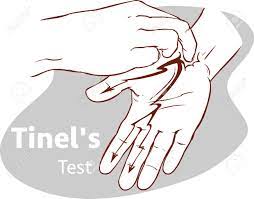
پزشک شما ممکن است روی عصب میانی در سمت کف مچ دست شما ضربه بزند، این به عنوان آزمایش تینل شناخته میشود. یا ممکن است از شما بخواهند که کف دست خود را تا یک دقیقه به سمت ساعد خم کنید که به آزمایش فالن معروف است. این آزمایشها میتوانند به تشخیص سندرم تونل کارپال کمک کنند. اما قابل اعتماد نیستند. بنابراین ممکن است. یکی از آزمایشهایی که در زیر توضیح داده شده است. را نیز انجام دهید.
تست ها
گاهی اوقات سندرم تونل کارپال ممکن است. با چیز دیگری اشتباه گرفته شود. مانند فشار بر اعصاب گردن به دلیل مشکلات دیسک یا آرتریت، که میتواند علائم مشابهی ایجاد کند. آزمایش هدایت عصبی ممکن است. کمک کند. و میتواند برای اندازه گیری میزان فشرده سازی عصب بد استفاده شود.
این آزمایشها را میتوان به روشهای مختلفی انجام داد، اما یکی از راههای رایج این است که ببینید وقتی یک جریان الکتریکی کوچک از یکی از انگشتان شما عبور میکند، عصب شما چگونه واکنش نشان میدهد. الکترودهایی روی انگشتان دست و مچ دست به پوست شما متصل میشوند تا سرعت پاسخ عصب شما به جریان را اندازه گیری کنند.
این آزمایش میزان بد بودن علائم شما را اندازه گیری نمیکند. اما میتواند نشان دهد که عصب چقدر آسیب دیده است. هنگامی که عصب آسیب میبیند، سرعت حرکت پیامها بین انگشت و مچ کندتر میشود.
اسکن اولتراسوند گاهی اوقات برای تشخیص استفاده میشود، زیرا عصب ممکن است قبل از عبور از تونل کارپ متورم شود و این را میتوان در اسکن مشاهده کرد. سونوگرافی همچنین میتواند برخی از علل سندرم تونل کارپال، از جمله تورم در تاندونها یا مفصل را نشان دهد.
درمان سندرم تونل کارپال
درمانهای مختلفی برای سندرم تونل کارپال وجود دارد، اما همه آنها برای همه کارساز نیستند. همه موارد این عارضه باعث ایجاد مشکلات طولانی مدت در دست نمیشود و برخی افراد ممکن است بدون هیچ گونه درمان پزشکی متوجه شوند که بهبود مییابد.
اگر دلیل خاصی برای مشکل شما وجود داشته باشد، مانند کم کاری غده تیروئید یا آرتریت، ممکن است علائم شما با درمان آن بهبود یابد. پزشک شما در مورد درمانهای مختلف موجود با شما صحبت میکند و به شما کمک میکند تصمیم بگیرید کدام یک برای شما بهترین است. اگر وضعیت شدید است و ضعف در عضلات دست خود را تجربه میکنید، مهم است که سریع درمان شوید و معمولاً به شما توصیه میشود که جراحی کنید.
بیشتر مطالعه فرمایید : پا درد ناشی از مشکل در ستون فقرات
آتل
یک آتل استراحت برای مچ دست شما اغلب کمک می کند، به خصوص اگر علائم شما در شب بدتر شود. اگر فعالیتهای خاصی علائم شما را افزایش دهند، یک آتل کاری برای حمایت از مچ دست که کف دست را کمی به عقب میبرد، ممکن است مفید باشد.
یک کاردرمانگر یا فیزیوتراپیست میتواند در مورد انواع مختلف آتل به شما توضیح دهد. برخی از درمانگران ممکن است. تمرینات مچ دست را توصیه کنند که ممکن است. به جلوگیری از چسبیدن عصب میانی به تاندونهای مجاور کمک کند.
کورتون
تزریق کورتون در بیشتر موارد مفید خواهد بود، اگرچه ممکن است اثر آن پس از هفتهها یا ماهها از بین برود. مقدار کمی کورتون به داخل تونل کارپال تزریق میشود که به کاهش تورم کمک میکند.
تزریق کورتون به مفصل مچ دست ممکن است در صورت ابتلا به آرتریت در مچ دست کمک کند. تزریق ممکن است در آن زمان احساس ناراحتی کند، اما میتواند در درمان سندرم تونل کارپال بسیار مفید باشد. اگر تزریق کورتون مفید باشد اما علائم شما بعداً عود کند، پزشک ممکن است تزریق را تکرار کند. اما تزریقهای مکرر میتوانند تاثیر کمتری داشته باشند یا باعث تغییرات پوستی شوند، بنابراین ممکن است همیشه تزریق نشوند.
عمل جراحی
در صورت فشرده شدن شدید عصب مدین یا بیحسی و دردی که با درمانهای دیگر بهبود نیابد ممکن است. به جراحی نیاز داشته باشد. این جراحی که به عنوان جراحی آزادسازی تونل کارپال یا جراحی رفع فشار شناخته میشود، با کاهش فشار روی عصب مدیان، درد را تسکین میدهد.
جراحی معمولا به صورت سرپایی انجام میشود. این عمل معمولاً تحت بیحسی موضعی انجام میشود و ممکن است با جراحی باز معمولی یا با جراحی آرتروسکوپی انجام شود.
جراح شما میتواند به شما بگوید کدام یک برای شما مناسبتر است. پس از عمل، ممکن است لازم باشد چند روز روی دست و مچ خود بانداژ ببندید. برای کاهش سفتی و تورم و جلوگیری از گرفتار شدن عصب و تاندونها در بافت اسکار که ممکن است بعد از عمل ایجاد شود، مهم است که انگشتان و بازوی خود را به حرکت درآورید.
ممکن است بتوانید تمرینات ملایم را در همان روز عمل خود شروع کنید. بخیههای شما معمولا بین 10 تا 14 روز پس از عمل کشیده میشود. اگرچه برخی جراحان به جای آن از بخیههای قابل جذب استفاده میکنند که نیازی به برداشتن ندارند. شما باید در کمتر از یک ماه پس از جراحی بهبودی خود را بازیابی کنید، اگرچه ممکن است زمان بیشتری طول بکشد تا تمام این احساس به دست شما بازگردد، به خصوص اگر برای مدت طولانی این بیماری را داشته باشید.
عوارض احتمالی جراحی
گاهی اوقات، این عمل ممکن است بهبودی کامل را به همراه نداشته باشد. به خصوص اگر دچار تحلیل عضلانی یا از دست دادن حس در دست خود شده باشید. اما باید تا حد زیادی درد شما را کاهش دهد. اگر احساس میکنید در شش هفته اول پس از عمل هیچ بهبودی در علائم شما وجود ندارد، باید با جراح خود صحبت کنید.
در چند هفته اول پس از جراحی باید از انجام کارهای سنگین اجتناب کنید، اما باید شروع به استفاده از دست خود برای فعالیتهای سبکتر کنید، البته تا زمانی که خیلی ناراحت کننده نباشد. تا زمانی که نتوانید به راحتی با دست خود مشت کنید، نباید رانندگی کنید.
برای اکثر افراد جراحی بسیار موفقیت آمیز است. اما مانند همه عملها، خطر کوچکی از عوارض وجود دارد که ممکن است شامل عفونت، آسیب عصبی یا جای زخم باشد.
در موارد نادر، درد ممکن است ادامه یابد، یا ممکن است مدتی پس از عمل بازگردد، حتی اگر در ابتدا موفقیت آمیز به نظر میرسید.
زندگی با سندرم تونل کارپال
هیچ رژیم غذایی خاصی برای کمک به تسکین یا پیشگیری از سندرم تونل کارپال نشان داده نشده است. با این حال، یک رژیم غذایی متعادل سالم و ورزش منظم برای سلامت عمومی شما مهم است. اگر فکر میکنید کار شما ممکن است باعث بدتر شدن علائم شما شود، با پزشک خود این موضوع را مطرح کنید.
تحقیقات و تحولات جدید
تحقیقات مداومی در مورد درمان و مدیریت درد سندرم تونل کارپال وجود دارد، همچنین در حال آزمایش هستند که آیا تزریق استروئید در کاهش علائم و بهبود استفاده از دست در کوتاه مدت مفیدتر از اسپلینت شبانه است یا خیر.
اگر مشکل گزگز و بیحسی در دست و انگشتان خود دارید به کلینیک فوق تخصصی دست و مچ دست مهرگان با شماره 02122873994 تماس بگیرید.