حرکات کششی برای تسکین کمردرد
کشش منظم ماهیچهها، تاندونها و رباطهایی که از ستون فقرات حمایت میکنند، عنصر مهمی در تمام برنامههای تمرینی پشت است. حرکات کششی طراحی شده برای کاهش درد گردن و کمر احتمالاً توسط پزشک، فیزیوتراپ یا متخصص ستون فقرات تجویز میشود.
مزایای کشش عبارتند از:
- کاهش تنش در عضلات حمایت کننده از ستون فقرات؛ تنش در این عضلات میتواند درد ناشی از هر تعدادی از شرایط کمردرد را بدتر کند
- بهبود دامنه حرکتی و تحرک کلی
- کاهش خطر ناتوانی ناشی از کمردرد
8 Simple Stretches to Relieve Lower Back Pain
دردی که بیش از 3 ماه طول بکشد (درد مزمن) ممکن است برای کاهش موفقیت آمیز درد به هفتهها یا ماهها کشش منظم نیاز داشته باشد.
کشش ممکن است به عنوان بخشی از یک برنامه فیزیوتراپی گنجانده شود و یا توصیه شود که به صورت روزانه در خانه انجام شود.

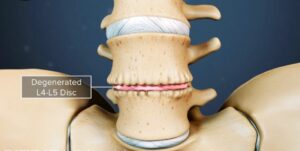
حرکات کششی برای کمر درد
نکات کلی حرکات کششی برای تسکین کمر درد
کششهای اصلی برای گردن درد به اندازه کافی راحت است که به طور منظم در طول روز انجام شود، مانند خانه، محل کار یا حتی در ماشین. برخی از نمونهها عبارتند از:
-
کشش فلکشن – چانه تا سینه
به آرامی سر را به جلو خم کنید، چانه را به سمت قفسه سینه ببرید تا زمانی که کشش در پشت گردن احساس شود.
-
کشش خمشی جانبی – گوش به شانه
گردن را به یک طرف خم کنید انگار میخواهید گوش را به شانه لمس کنید تا زمانی که کشش در کنار گردن احساس شود. شانهها را به سمت پایین و پشت در وضعیتی راحت اما سالم نگه دارید.
-
کشش بالابر کتف
یک دست خود را به دیوار یا پایه در با آرنج کمی بالاتر از شانه تکیه دهید، سپس سر را به سمت مخالف بچرخانید. چانه را به سمت استخوان ترقوه پایین بیاورید تا کشش در پشت گردن احساس شود. کشیدن سر به آرامی با دست دیگر برای حفظ کشش برای مدت زمان مورد نظر ممکن است مفید باشد. برای درمان گردن درد، کشش آسان کتف بالابر را ببینید
-
کشش گوشه
روبه روی گوشه اتاق بایستید و ساعدها را روی هر دیوار قرار دهید و آرنجها را به اندازه ارتفاع شانه قرار دهید. سپس به جلو خم شوید تا جایی که کشش زیر استخوان ترقوه احساس شود.
رعایت نکات زیر میتواند به کشش موثر عضلات بدون آسیب کمک کند:
- لباس راحتی بپوشید که حرکات را بسته یا منقبض نمی کند
- بدن را به موقعیتهای سخت یا دردناک وادار نکنید کشش باید بدون درد باشد
- به آرامی وارد حرکات کششی شوید و از پرش خودداری کنید که میتواند باعث کشیدگی عضلات شود
- روی یک سطح تمیز و صاف که به اندازه کافی بزرگ است که آزادانه حرکت کند، دراز کنید
- حرکات کششی را به اندازه کافی طولانی نگه دارید (15 تا 30 ثانیه) تا عضلات به اندازه کافی بلند شوند و دامنه حرکتی 1 بهبود یابد.
- کشش را بین 2 تا 5 بار تکرار کنید—عضله معمولاً پس از حدود 4 تکرار به حداکثر کشیدگی میرسد.
- هر بار یک طرف بدن را کشش دهید
کشش گردن و شانه
کششهایی که توصیه نمیشوند شاملدایرههای گردن (جایی که سر به طور مکرر به دور گردن میچرخد) یا کشش سریع گردن به جلو و عقب یا پهلو به پهلو است. این کششها ممکن است باعث کشیدگی ماهیچهها یا ایجاد فشار اضافی بر ستون فقرات گردنی شود.
حرکات کششی برای کمردرد
-
کشش فلکشن پشت
به پشت دراز بکشید، هر دو زانو را به سمت قفسه سینه بکشید و همزمان سر را به جلو خم کنید تا کشش راحت در قسمت میانی و پایین کمر احساس شود.
-
کشش زانو تا قفسه سینه
به پشت دراز بکشید و زانوها را خم کرده و هر دو پاشنه را روی زمین قرار دهید، سپس هر دو دست را پشت یک زانو قرار دهید و آن را به سمت قفسه سینه بکشید و عضلات سرینی و پیریفورمیس را در باسن بکشید.
-
کشش زانو لانژ
با شروع از هر دو زانو، یک پا را به سمت جلو حرکت دهید تا پا روی زمین صاف باشد، وزن را به طور مساوی در هر دو ران (به جای یک طرف یا طرف دیگر) توزیع کنید. هر دو دست را روی بالای ران قرار دهید و بدن را به آرامی به سمت جلو خم کنید تا در جلوی پای دیگر احساس کشیدگی کنید. این کشش بر عضلات خم کننده لگن تأثیر میگذارد که به لگن متصل میشوند و در صورت سفت شدن میتوانند بر وضعیت بدن تأثیر بگذارند.
-
کشش ماهیچه پیریفورمیس
به پشت دراز بکشید و زانوها را خم کنید و هر دو پاشنه را روی زمین قرار دهید. یک پا را روی پای دیگر ضربدری کنید، مچ پا را روی زانوی خمیده قرار دهید، سپس به آرامی زانوی پایینی را به سمت قفسه سینه بکشید تا کشش در باسن احساس شود. یا در حالت دراز کشیدن روی زمین، یک پا را روی پای دیگر ضربدری کنید و آن را روی بدن در زانو به سمت جلو بکشید و پای دیگر را صاف نگه دارید.

حرکات-ورزشی-برای-درمان-دیسک-کمر
موارد فوق نمونههایی از انواع کششهایی است که معمولاً تجویز میشوند. بیشتر کششها برای سازگاری با انعطافپذیری و سطح درد فرد قابل تطبیق هستند و میتوانند با استفاده از دیوار، پایه در یا صندلی برای ثبات بیشتر در طول کشش آسانتر شوند.