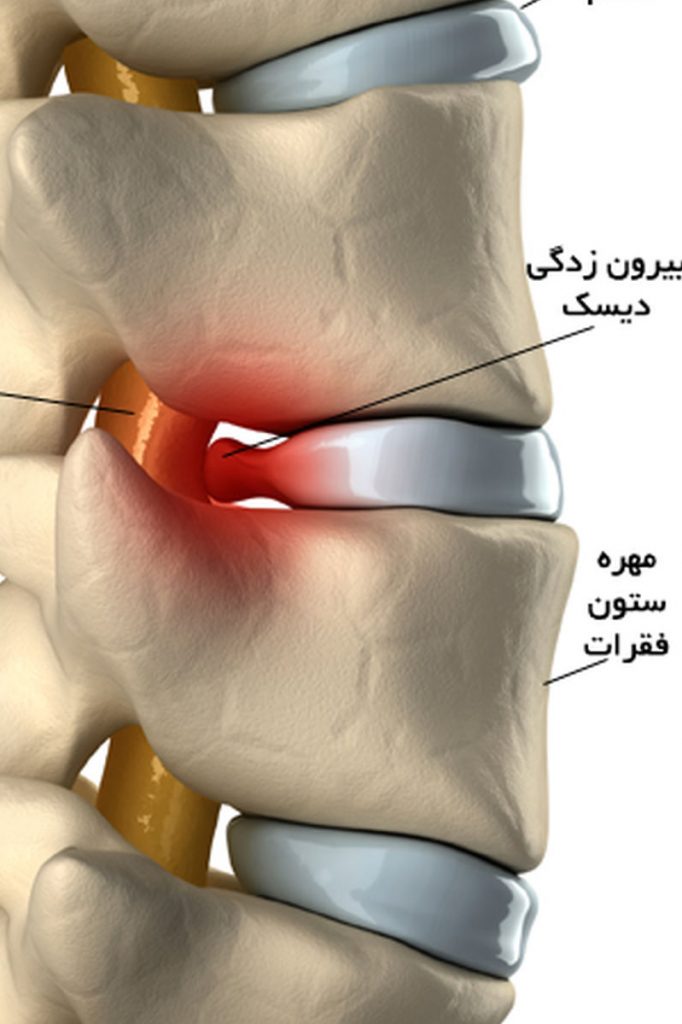
فتق دیسک کمر چه نوع بیماری است؟
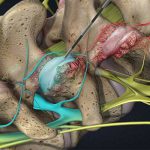
فتق دیسک کمر زمانی اتفاق میافتد که مرکز ژلمانند دیسک از یک ناحیه ضعیف در دیواره بیرونی سخت پاره میشود، شبیه به پرکردگی دونات ژلهای خارج میشود. درد پشت یا پا بیحسی یا سوزن سوزن شدن رخ میدهد. درمان با استراحت، مسکن، تزریق نخاعی و فیزیوتراپی اولین قدم برای بهبودی است. اکثر افراد در 6 هفته بهبود می یابند و به فعالیت عادی باز می گردند. اگر علائم ادامه یابد، ممکن است جراحی توصیه شود.
آناتومی دیسکها
ستون فقرات شما از 24 استخوان متحرک به نام مهره تشکیل شدهاست. قسمت کمری ستون فقرات بیشتر وزن بدن را تحمل میکند. 5 مهره کمر با شماره L1 تا L5 وجود دارد. مهرهها توسط دیسکهای بالشتکی از هم جدا میشوند که به عنوان ضربه گیر عمل میکنند و از ساییدگی مهرهها به یکدیگر جلوگیری میکنند. حلقه بیرونی، دارای نوارهای فیبری است که بین بدن هر مهره متصل میشود.
هر دیسک دارای یک مرکز پر از ژل به نام هسته است. یک جفت عصب نخاعی از نخاع خارج شده و به بدن شما منشعب میشود. نخاع و اعصاب نخاعی شما به عنوان یک «تلفن» عمل میکنند و به پیامها اجازه میدهند بین مغز و بدن شما به عقب و جلو حرکت کنند تا حس را منتقل کنند و حرکت را کنترل کنند.
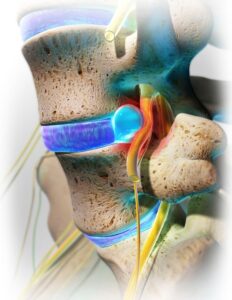
فتق دیسک
فتق دیسک کمر چیست؟
فتق دیسک کمر زمانی اتفاق میافتد که مرکز ژل مانند دیسک شما از طریق پارگی در دیواره سخت دیسک (حلقه) پاره میشود. مواد ژل باعث تحریک اعصاب ستون فقرات شما میشود و چیزی شبیه به تحریک شیمیایی ایجاد میکند. درد ناشی از التهاب عصب نخاعی و تورم ناشی از فشار فتق دیسک کمر است. با گذشت زمان، فتق تمایل به کوچک شدن پیدا میکند و ممکن است تسکین جزئی یا کامل درد را تجربه کنید. در بیشتر موارد، اگر کمردرد یا پا درد برطرف شود، در حدود 6 هفته برطرف خواهد شد.
مطالعه کنید: جراحی فتق دیسک
ممکن است از اصطلاحات مختلفی برای توصیف فتق دیسک کمر استفاده شود. برآمدگیدیسک زمانی اتفاق میافتد که حلقه دیسک دست نخورده باقی بماند، اما بیرونزدگی را تشکیل میدهد که میتواند به اعصاب فشار وارد کند. فتق دیسک زمانی رخ میدهد که حلقه دیسک ترک خورده یا پاره میشود. این پارگی به مرکز پر از ژل اجازه میدهد به بیرون رانده شود. گاهی اوقات فتق آنقدر شدید است که یک قطعه آزاد ایجاد میشود. یعنی یک قطعه کاملاً از دیسک جدا شده، در کانال نخاعی قرار میگیرد.
بیشتر فتق دیسک کمر در ستون فقرات کمری اتفاق میافتد، جایی که اعصاب نخاعی از بین مهرههای کمری خارج میشوند و سپس دوباره به هم میپیوندند تا عصب سیاتیک را تشکیل دهند که از پایین پای شما میگذرد.
علائم فتق دیسک کمر چیست؟
علائم فتق دیسک کمر بسته به محل فتق و پاسخ به درد، بسیار متفاوت است. اگر فتق دیسک کمر دارید، دردی را احساس میکنید. این درد از ناحیه کمر، پایین یک یا هر دو پا، و گاهی اوقات به پاها منتشر می شود. ممکن است دردی مانند شوک الکتریکی را احساس کنید که چه در حالت ایستاده، راه رفتن یا نشستن شدید است. فعالیتهایی مانند خم شدن، بلند کردن، چرخاندن و نشستن ممکن است باعث افزایش درد شود. خوابیدن به پشت با زانوهای خم شده راحتترین حالت است. زیرا فشار رو به پایین روی دیسک را کاهش میدهد.
گاهی اوقات درد با بیحسی و گزگز در ساق یا پای شما همراه است. ممکن است دچار گرفتگی یا اسپاسم عضلانی در پشت یا ساق پا شوید.
علاوه بر درد، ضعف عضلات پا، یا از دست دادن رفلکس زانو یا مچ پا هم به وجود میآید. در موارد شدید، ممکن است دچار افتادگی پا (هنگام راه رفتن پای شما میافتد) یا از دست دادن کنترل روده یا مثانه. اگر ضعف شدید پا یا مشکل در کنترل عملکرد مثانه یا روده دارید، باید فوراً به دنبال کمک پزشکی باشید.
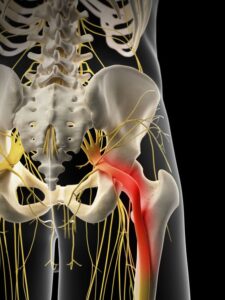
فتق دیسک کمر
علت فتق دیسک کمر چیست؟
دیسکها ممکن است به دلیل آسیب و بلند کردن نامناسب، بیرون زدگی یا فتق ایجاد کنند یا میتوانند خود به خود ایجاد شوند. پیری نقش مهمی دارد. با افزایش سن، دیسکهای شما خشک میشوند و سختتر میشوند. دیواره بیرونی فیبری سخت دیسک ممکن است ضعیف شود. هسته ژل مانند ممکن است از طریق پارگی در دیواره دیسک، برآمده یا پاره شود و هنگام لمس عصب باعث ایجاد درد شود. ژنتیک، سیگار کشیدن و تعدادی از فعالیتهای شغلی و تفریحی منجر به انحطاط زودرس میشود.
فتق دیسک کمر چهکسانی را بیشتر تحت تاثیر قرار میدهد؟
این بیماری در افراد 30 تا 40 ساله شایعتر است، اگرچه افراد میانسال و مسنتر اگر درگیر فعالیتهای بدنی شدید باشند کمی بیشتر در معرض خطر هستند.
فتق دیسک کمر کمر یکی از شایعترین علل کمردرد است که با درد پا همراه است و 15 برابر بیشتر از فتقدیسک گردن رخ میدهد. فتقدیسک در 8% مواقع در ناحیه گردن و تنها 1 تا 2% مواقع در ناحیه فوقانی تا وسط پشت (سینه) رخ می دهد.
تشخیص فتقدیسک
هنگامی که برای اولین بار درد را تجربه کردید، با پزشک خانواده خود مشورت کنید. پزشک شما یک تاریخچه پزشکی کامل میگیرد تا علائم شما، هرگونه آسیب یا شرایط قبلی را درک کند و تعیین کند که آیا عادت های سبک زندگی باعث ایجاد درد میشود یا خیر. سپس یک معاینه فیزیکی برای تعیین این مورد انجام میشود که منبع درد و تست هرگونه ضعف یا بی حسی عضلانی است.
پزشک شما ممکن است یک یا چند مورد از مطالعات تصویربرداری زیر را تجویز کند: اشعه ایکس، اسکن MRI، میلوگرام، سی تی اسکن یا EMG. بر اساس نتایج، ممکن است برای درمان به متخصص مغز و اعصاب، ارتوپد یا جراح مغز و اعصاب ارجاع داده شوید.
اسکن رزونانس مغناطیسی (MRI)
سی تی اسکن
یک اشعه ایکس تخصصی است که در آن رنگ از طریق یک شیر نخاعی به کانال نخاعی تزریق می شود. سپس یک فلوروسکوپ اشعه ایکس تصاویر تشکیل شده توسط رنگ را ثبت می کند. رنگ مورد استفاده در میلوگرام در عکس اشعه ایکس سفید نشان داده می شود. و به پزشک اجازه می دهد تا نخاع و کانال را با جزئیات مشاهده کند. میلوگرامها میتوانند عصب را در اثر فتق دیسک، رشد بیش از حد استخوان، تومورهای نخاعی و آبسه نشان دهند. سی تی اسکن ممکن است به دنبال این آزمایش انجام شود.
اسکن توموگرافی کامپیوتری (CT)
یک آزمایش غیرتهاجمی است که از پرتو اشعه ایکس و کامپیوتر برای ایجاد تصاویر دو بعدی از ستون فقرات شما استفاده میکند. ممکن است ماده حاجب تزریق شده به جریان خون انجام شود یا نشود. این تست به ویژه برای تایید اینکه کدام دیسک آسیب دیده مفید است.
الکترومیوگرافی (EMG) و مطالعات هدایت عصبی (NCS).
تست EMG فعالیت الکتریکی عضلات شما را اندازه گیری میکند. سوزنهای کوچکی در ماهیچههای شما قرار داده میشود و نتایج بر روی دستگاه مخصوص ثبت میشود. NCS مشابه است، اما اندازه گیری میکند که اعصاب شما چگونه سیگنال الکتریکی را از یک انتهای عصب به انتهای دیگر منتقل میکنند. این تست ها میتوانند آسیب عصبی و ضعف عضلانی را تشخیص دهند.
اشعه ایکس مهره های استخوانی را در ستون فقرات شما مشاهده میکند و میتواند به پزشک شما بگوید که آیا هر یک از آنها خیلی به هم نزدیک هستند یا تغییرات آرتروز، خار استخوانی یا شکستگی دارید. تشخیص فتق دیسک تنها با این آزمایش امکان پذیر نیست.
چه درمانهایی در دسترس هستند؟
درمان غیرجراحی محافظه کارانه اولین گام برای بهبودی است و ممکن است شامل دارو، استراحت، فیزیوتراپی، تمرینات خانگی، آب درمانی، تزریق استروئید اپیدورال (ESI)، دستکاری کایروپراکتیک و مدیریت درد باشد. با رویکرد تیمی به درمان، 80 درصد از افراد مبتلا به کمردرد در حدود 6 هفته بهبود مییابند و به فعالیت عادی باز میگردند. اگر به درمان محافظه کارانه پاسخ ندهید، پزشک ممکن است جراحی را توصیه کند.
درمانهای غیر جراحی فتق دیسک کمر
خودمراقبتی:
در بیشتر موارد، درد ناشی از فتق دیسک ظرف چند روز بهبود مییابد و در عرض 4 تا 6 هفته کاملا برطرف میشود. محدود کردن فعالیت، یخ یا گرما درمانی و مصرف داروهای بدون نسخه به بهبودی شما کمک میکند.
دارو:
ممکن است پزشک مسکنها، داروهای ضدالتهاب غیراستروئیدی (NSAIDs)، شلکنندههای عضلانی و استروئیدها را تجویز کند.
- داروهای ضدالتهابی غیراستروئیدی (NSAIDs)، مانند آسپرین، ناپروکسن (Alleve، Naprosyn)، ایبوپروفن (Motrin، Nuprin، Advil)، و سلکوکسیب (Celebrex)، برای کاهش التهاب و تسکین درد استفاده میشوند.
- مسکنها، مانند استامینوفن (تیلنول)، میتوانند درد را تسکین دهند، اما اثرات ضد التهابی NSAIDها را ندارند. استفاده طولانی مدت از مسکنها و NSAIDها ممکن است باعث زخم معده و همچنین مشکلات کلیوی و کبدی شود.
- شل کنندههای عضلانی، مانند متوکاربامول (روباکسین)، کاریسوپرودول (سوما) و سیکلوبنزاپرین (فلکسیریل)، ممکن است برای کنترل اسپاسم عضلانی تجویز شوند.
- ممکن است استروئیدها برای کاهش تورم و التهاب اعصاب تجویز شوند. داروها به صورت خوراکی در دوز کاهش یافته در یک دوره پنج روزه مصرف میشوند. این مزیت تسکین تقریباً فوری درد در یک دوره 24 ساعته را دارد.
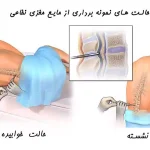
تزریق اپیدورال
: این روش تحت فلوروسکوپی اشعه ایکس انجام میشود و شامل تزریق کورتیکواستروئیدها و یک عامل بی حس کننده به فضای اپیدورال ستون فقرات است. دارو در کنار ناحیه دردناک برای کاهش تورم و التهاب اعصاب تزریق میشود. حدود 50 درصد از بیماران پس از تزریق اپیدورال متوجه تسکین میشوند، اگرچه نتایج موقتی هستند. ممکن است برای رسیدن به اثر کامل تزریقهای مکرر انجام شود. مدت زمان تسکین درد متفاوت است و هفتهها یا سالها طول میکشد. تزریقات همراه با فیزیوتراپی یا برنامه ورزشی خانگی انجام میشود.
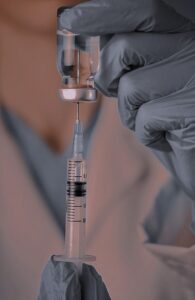
تزریق اپیدورال
فیزیوتراپی:
هدف فیزیوتراپی این است که به شما کمک کند هر چه زودتر به فعالیت کامل بازگردید و از آسیب مجدد جلوگیری کنید. فیزیوتراپیستها میتوانند به شما روشهای صحیح وضعیت بدنی، بلند کردن و راه رفتن را آموزش دهند و برای تقویت عضلات کمر، ساق پا و شکم با شما همکاری خواهند کرد. آنها همچنین شما را تشویق به کشش و افزایش انعطاف پذیری ستون فقرات و پاهای خود میکنند. ورزش و تمرینات تقویتی عناصر کلیدی درمان شما هستند و باید بخشی از تناسب اندام مادام العمر شما شوند.
درمانهای جامع:
در برخی از بیماران طب سوزنی، طب فشاری، تغییرات تغذیه رژیم غذایی، مدیتیشن و بیوفیدبک در مدیریت درد و همچنین بهبود سلامت کلی مفید است.
درمانهای جراحی فتق دیسک کمر
اگر علائم شما با درمان های محافظه کارانه بهبود قابل توجهی نداشته باشد، جراحی برای فتق دیسک کمر، به نام دیسککتومی، ممکن است یک گزینه باشد. در صورت مشاهده علائم آسیب عصبی مانند ضعف یا از دست دادن احساس در پاها، ممکن است جراحی نیز توصیه شود.
عمل جراحی دیسک
دیسککتومی میکرو جراحی: جراح یک برش 1 تا 2 اینچی در وسط کمر شما ایجاد میکند. این برش برای رسیدن به دیسک آسیب دیده انجام میشود. ماهیچهها را باز میکنند تا مهره نمایان شود. بخشی از استخوان برداشته میشود تا ریشه عصب و دیسک نمایان شود. بخشی از دیسک پاره شده که به عصب نخاعی فشار میآورد، با استفاده از ابزارهای مخصوص به دقت برداشته میشود. حدود 80 تا 85 درصد از بیماران با موفقیت پس از دیسککتومی بهبود مییابند و میتوانند در عرض 6 هفته به کار عادی خود بازگردند.
دیسککتومی میکروآندوسکوپی با حداقل تهاجمی: جراح یک برش کوچک در پشت ایجاد میکند. لولههای کوچکی به نام گشادکننده با افزایش قطر برای بزرگ کردن تونل به مهره استفاده میشود. بخشی از استخوان برداشته میشود تا ریشه عصب و دیسک نمایان شود. جراح، دیسک پاره شده را برمیدارد. این تکنیک نسبت به دیسککتومی سنتی آسیب کمتری به عضله وارد میکند.
آزمایشات بالینی
کارآزماییهای بالینی، مطالعات تحقیقاتی هستند که در آن درمانهای جدید داروها، تشخیصها، رویهها و سایر درمانها بر روی افراد آزمایش میشوند تا ببینند آیا آنها بیخطر و مؤثر هستند یا خیر. تحقیقات همیشه برای بهبود استاندارد مراقبتهای پزشکی انجام میشود. اطلاعات مربوط به کارآزماییهای بالینی فعلی، از جمله واجد شرایط بودن، پروتکل، و مکان آنها در وب یافت میشود.
عضلات لگن
بهبودی و پیشگیری
کمردرد 8 نفر از 10 نفر را در دورهای از زندگی تحت تاثیر قرار میدهد و معمولا در عرض 6 هفته برطرف میشود. نگرش ذهنی مثبت، فعالیت منظم، و بازگشت سریع به کار، همه عناصر بسیار مهم بهبود هستند. پزشک شما می تواند برای مدت زمان محدودی نسخههایی را برای چنین فعالیتهایی تجویز کند.
کلید جلوگیری از عود، پیشگیری است:
- تکنیکهای مناسب بلند کردن
- وضعیت مناسب در هنگام نشستن، ایستادن، حرکت و خوابیدن
- برنامه ورزشی مناسب برای تقویت عضلات ضعیف شکم و جلوگیری از آسیب مجدد
- منطقه کار ارگونومیک
- وزن سالم و توده بدنی بدون چربی
- نگرش مثبت و مدیریت استرس
- ترک سیگار